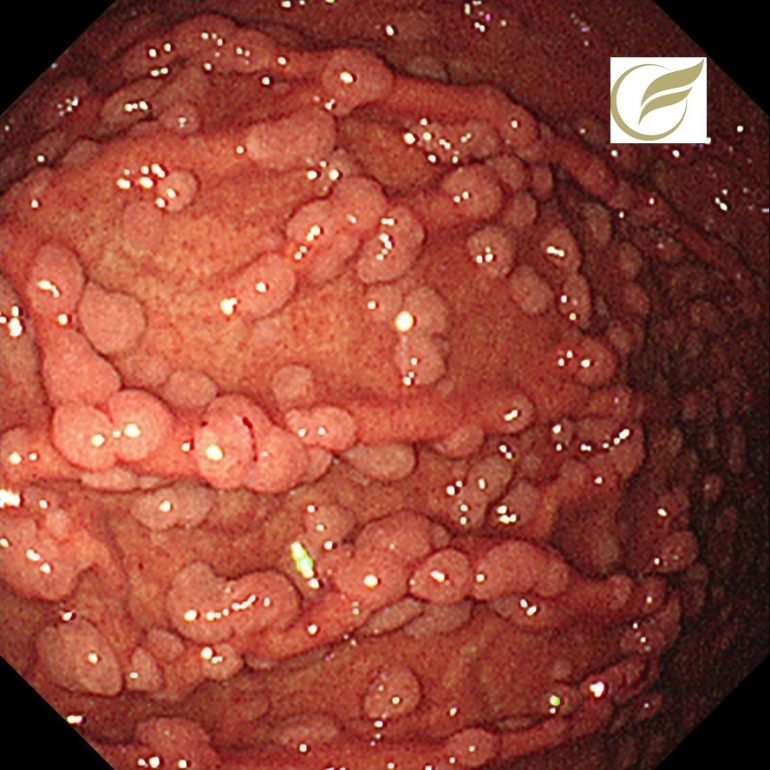
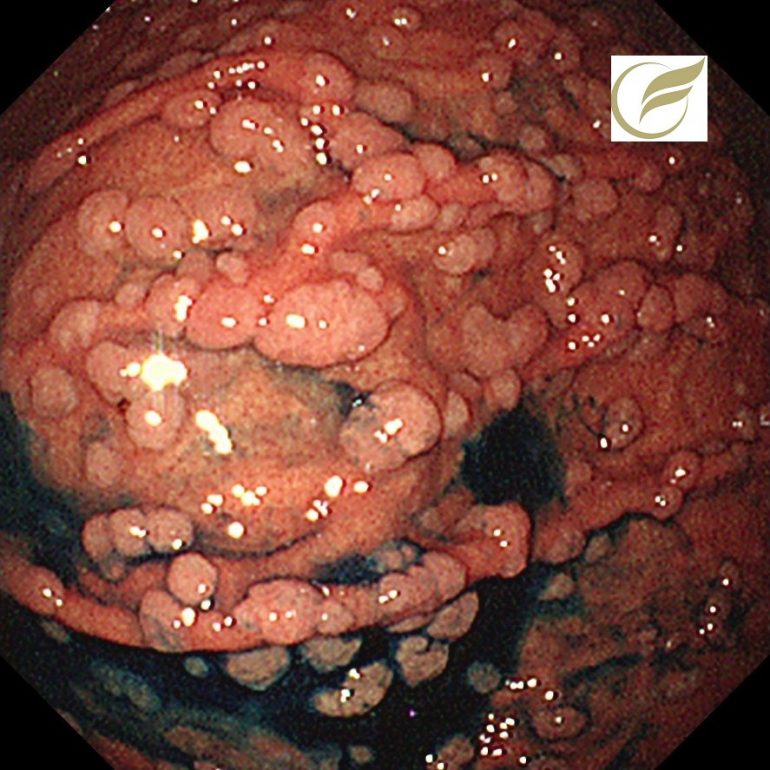
FAP③(胃内視鏡/胃カメラ)
FAPでは、十二指腸の腺腫、腺癌の合併の他、
胃のポリポーシス、胃腺腫、胃癌を合併することがあります。
そのため、定期的に上部内視鏡検査で経過観察する必要があります。
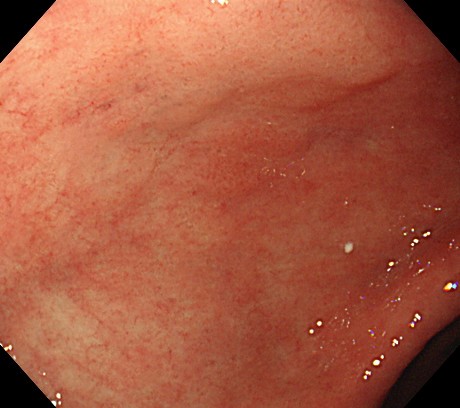
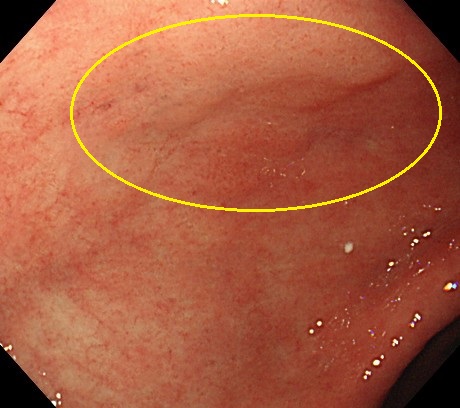
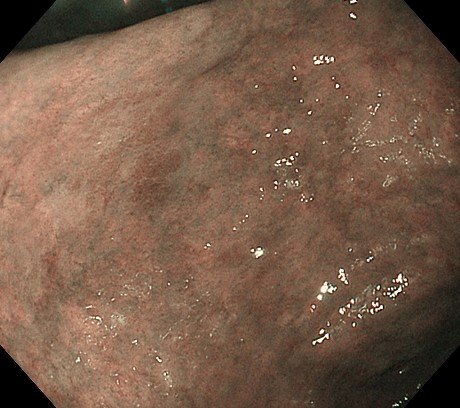
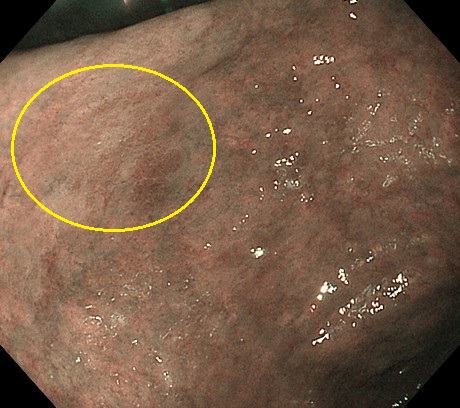
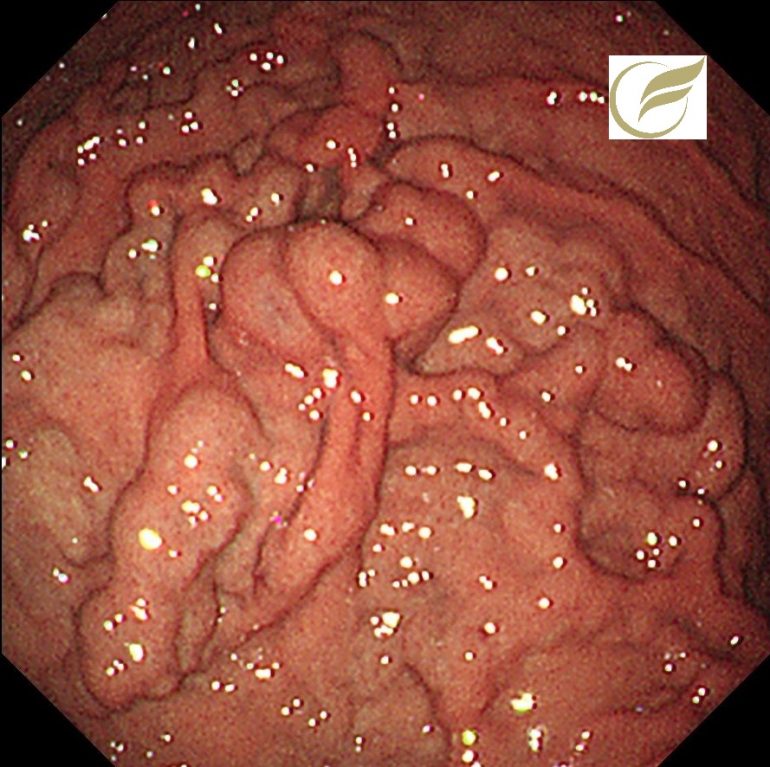
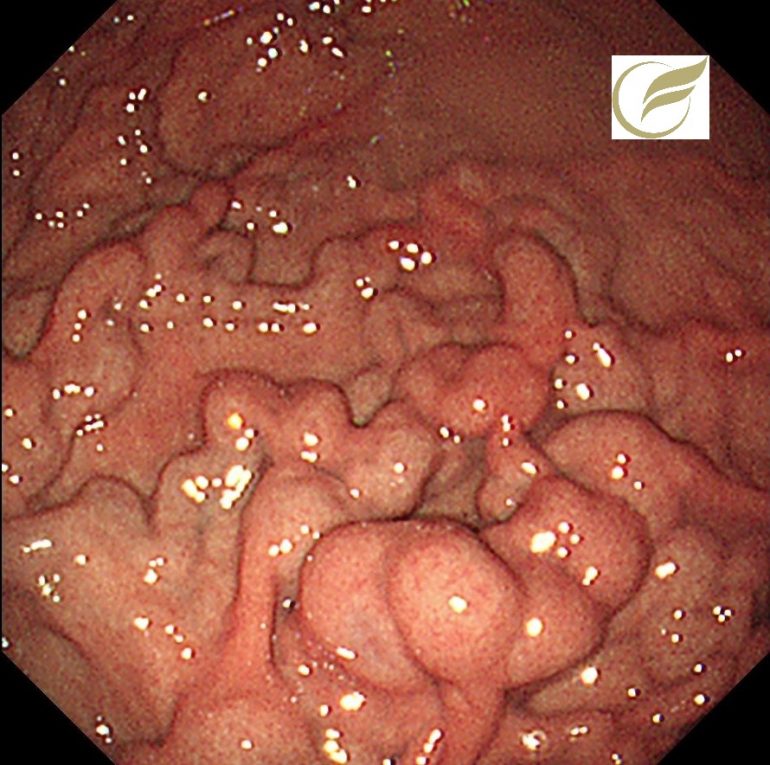
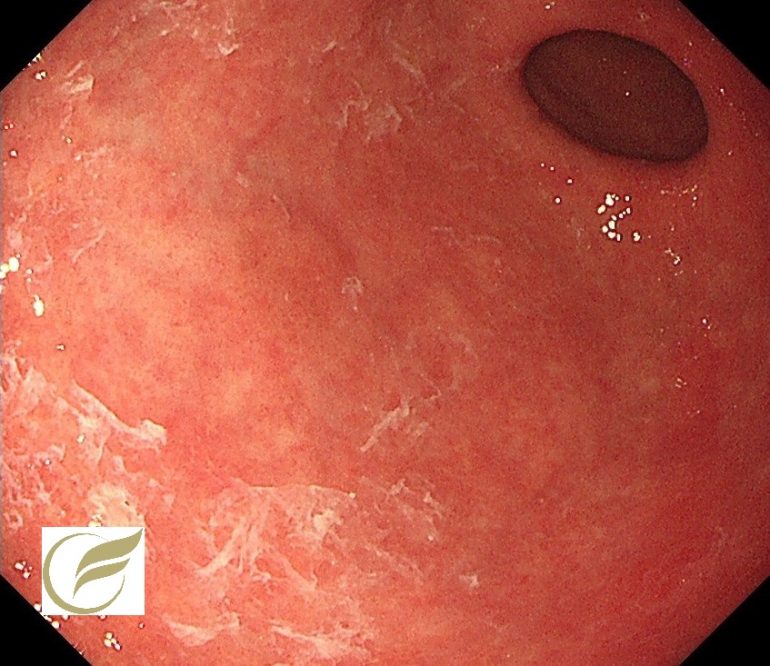
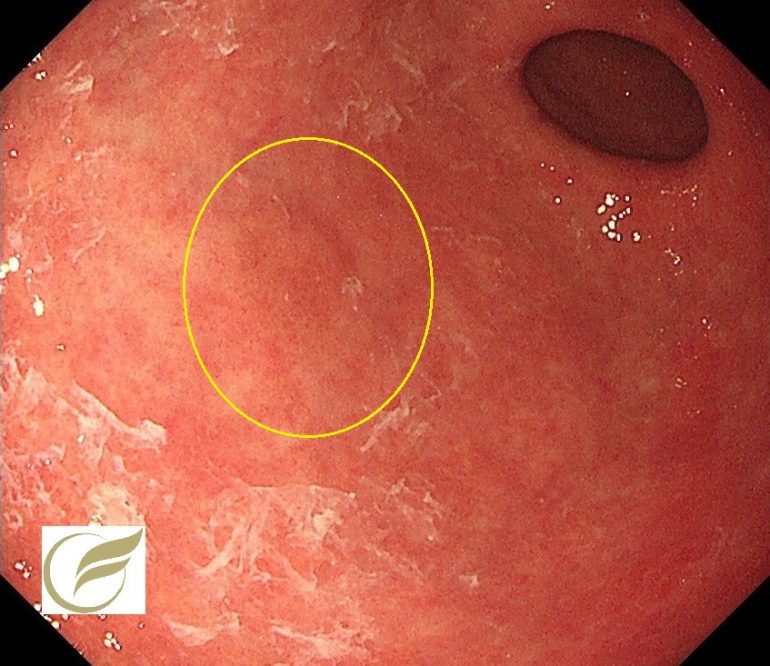
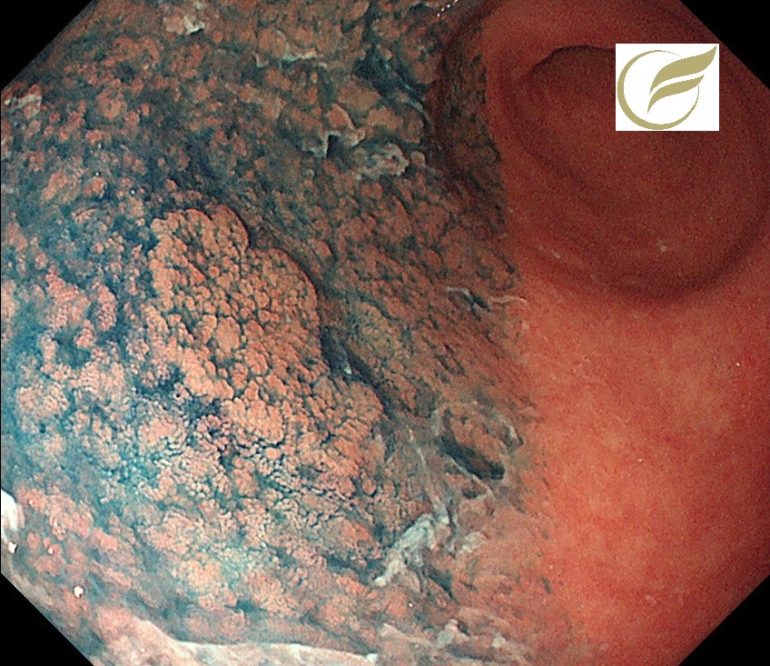
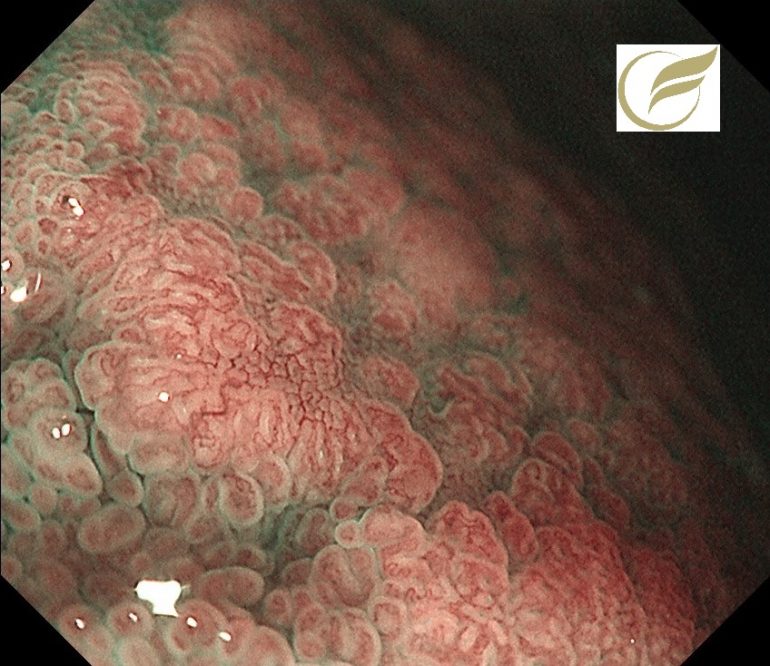
以下はFAPの方の、胃のポリポーシスです。
胃病変は、原病指摘前に検診で発見されました。
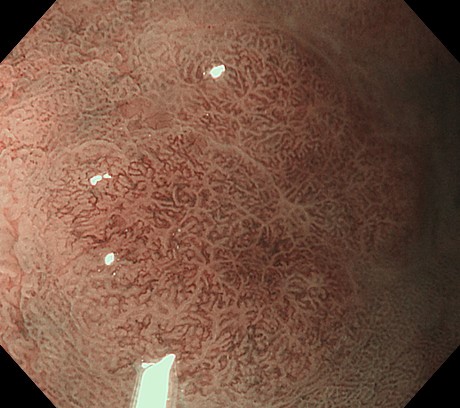
自己免疫性胃炎①(胃内視鏡/胃カメラ)
自己免疫性胃炎 autoimmune (metaplastic atrophic) gastritis; AIGは、A型胃炎とも呼ばれる胃炎で、自己免疫の機序で胃の壁細胞が障害され生じる胃炎です。健診内視鏡で約0.5%の方が本症と診断されるとの報告があります。
壁細胞が破壊されることで低酸症と内因子の産生低下が生じ、結果として萎縮性胃炎やビタミンB12吸収不良がおこります。
本症における萎縮性胃炎は、前庭部(胃の出口付近)にはおこらず、それ以外の体部にみられるという特徴があり、回腸末端でのビタミンB12の吸収不良は悪性貧血を引き起こします。また低酸症は二次的に鉄欠乏を引き起こしうるため、鉄欠乏性貧血を合併することもあります。
診断は内視鏡検査での特徴的な萎縮所見から本症を推定することからはじまりますが、血液検査で抗胃壁細胞抗体陽性、ガストリン高値などが確認され、胃粘膜の生検において内分泌細胞微小胞巣(endocrine cell micronest: ECM)が認められると、診断確度が高くなります。
自己免疫性胃炎では前記したように酸分泌が低下するため、酸分泌を促すホルモンであるガストリンが高値となり、その刺激が持続するためにECMが形成されるとされていますが、これは胃のカルチノイド(NET)や胃がんの発生にも関与するとされています。本症の約10%にNET type1が認められ、胃がんの発生率はピロリ菌による萎縮性胃炎の約4倍とも報告されていますので、定期的な経過観察が必要です。
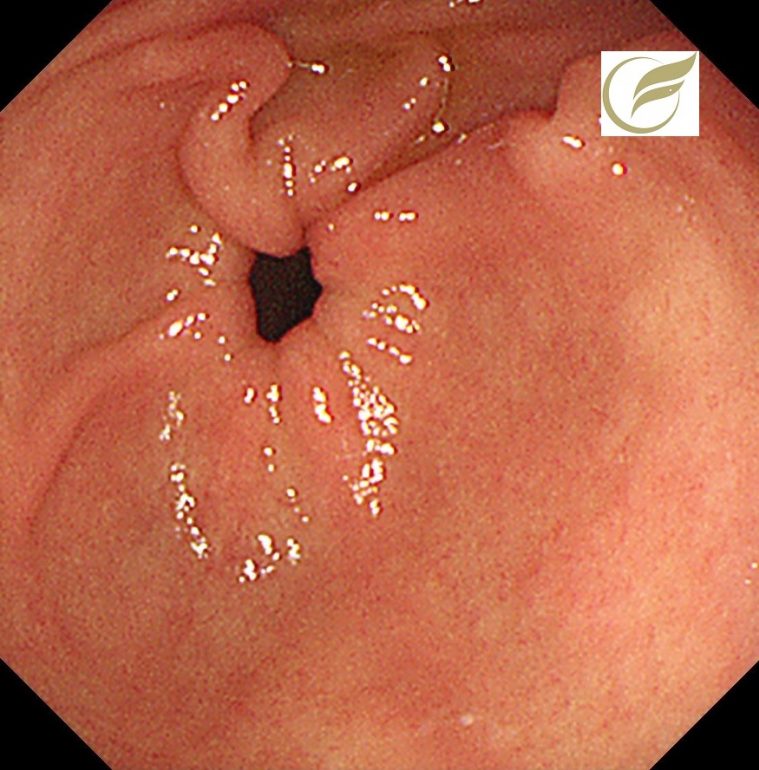
以下は当院で経験された自己免疫性胃炎の一例です。
いわゆる逆萎縮所見を呈しており、抗胃壁細胞抗体陽性、ガストリン高値が確認されました。
胃静脈瘤➀(胃内視鏡/胃カメラ)
胃静脈瘤は、胃の壁内にある静脈が異常に拡張した状態をいいます。
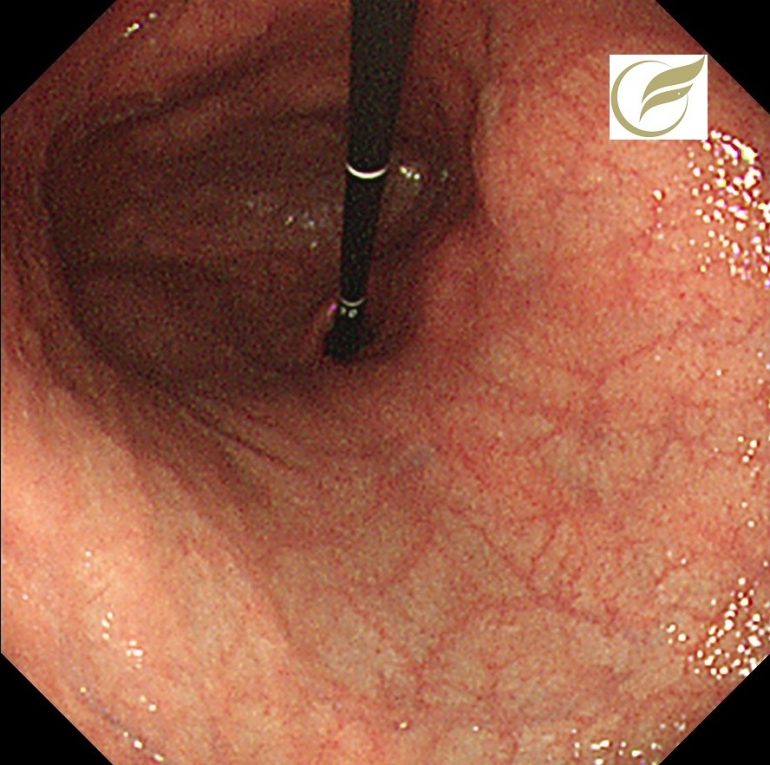
胃静脈瘤は肝硬変による門脈圧亢進症などにより、食道静脈瘤と合併して発生することが多いのですが、膵炎や膵がんなどによる脾静脈の狭窄や閉塞によっても発生することがあります。病態が進むと静脈瘤から出血する可能性があるため、原疾患の治療とともに経過観察や治療が必要となります。
以下は膵疾患により生じた胃静脈瘤の1例です。食道静脈瘤の合併は認めませんでした。
FAP②(胃内視鏡/胃カメラ)
FAPでは、大腸のみならず、胃や十二指腸にも腫瘍が発生します。
FAP方の約50%は胃ポリープが多発するとされ(胃底腺ポリポーシス)、胃腺腫や胃癌が発生することがあります。
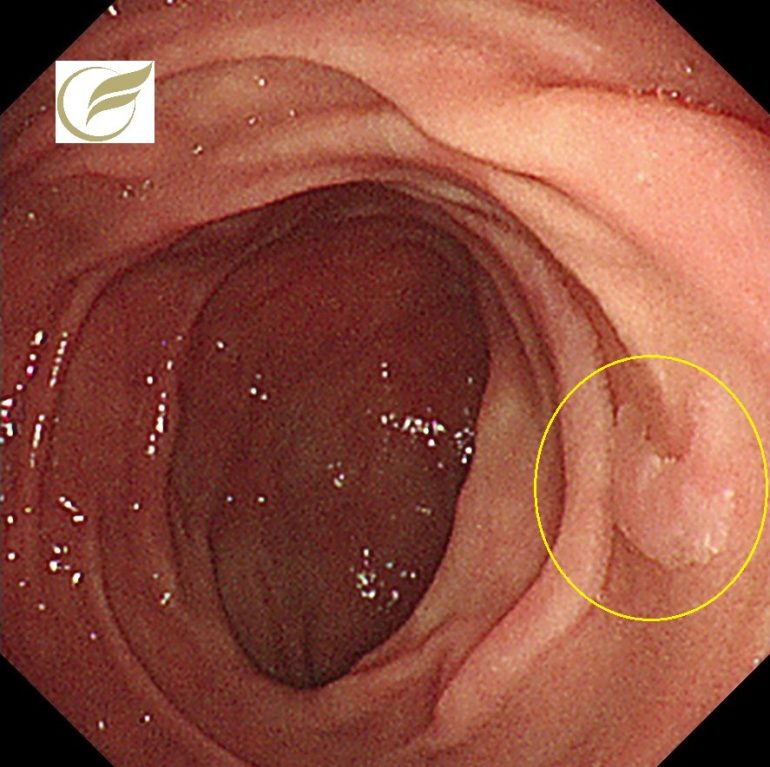
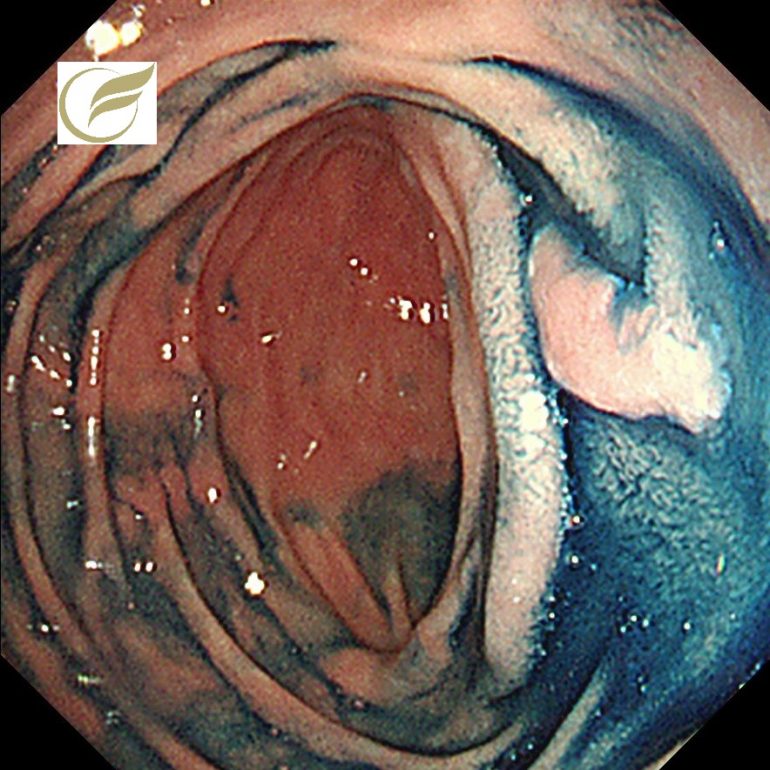
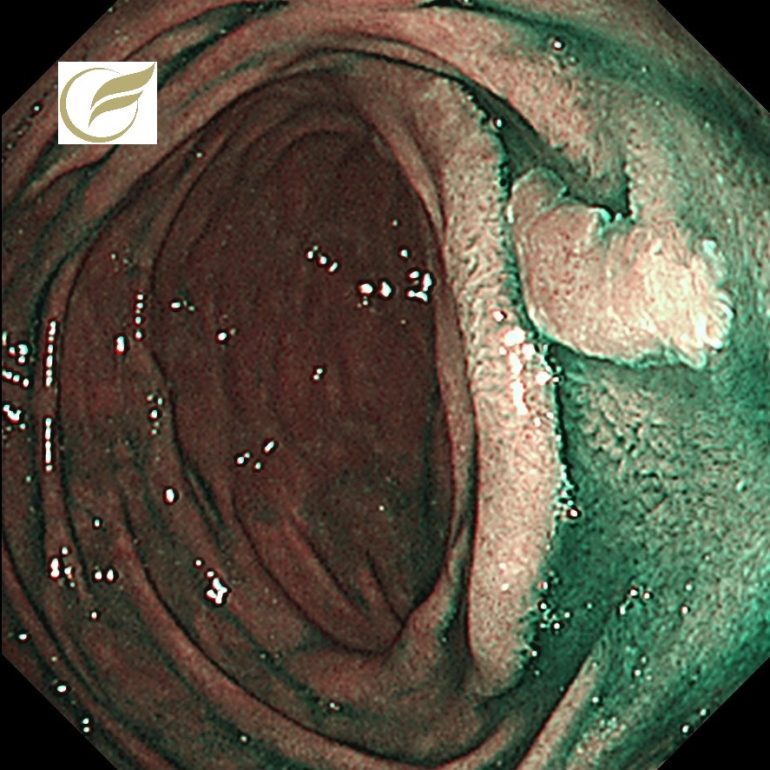
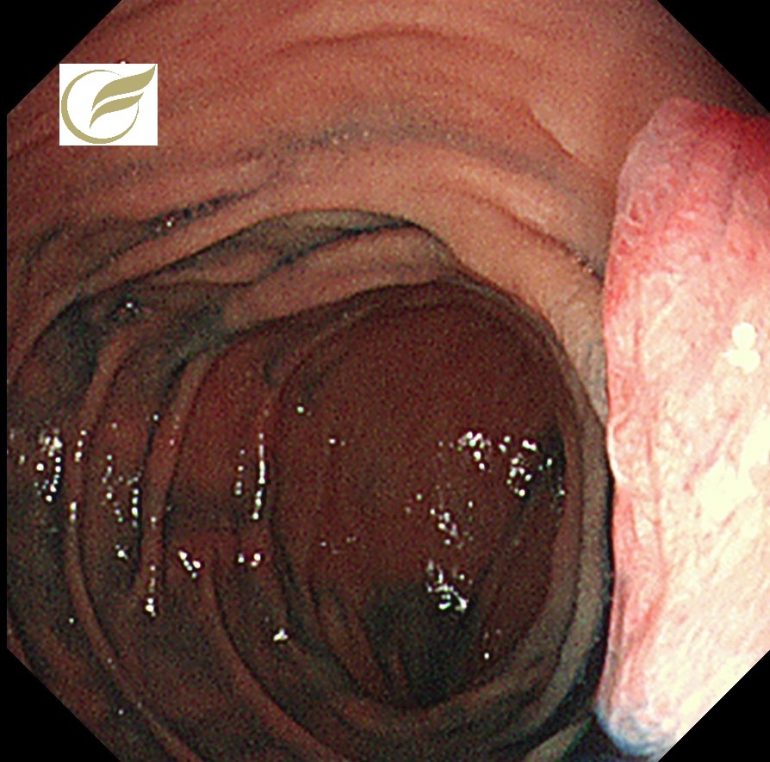
また十二指腸(乳頭部含む)にも高率に腫瘍の合併を認め、これらは死因となる場合もあります。
写真は、当院で経験されたFAPの症例で、十二指腸の乳頭部腫瘍と非乳頭部腺腫の合併を認めました。
監修 院長 岡田 和久
早期胃癌⑧(胃内視鏡/胃カメラ)
胃癌については、以下のURLや、医療情報内にあるトピックも併せてご参照ください。
統計上、胃癌が発見された方のうち、15%くらいの方は胃内に同時に2つ以上の癌が発見されます。
またごく最近のデータでは、初発時に1つしか胃癌が発見されなかった場合においても、胃内の他の部位に新たに胃癌が発生(異時多発)する確率は、たとえピロリ菌を除菌したとしても10年以内に30%程度あると推定されています。
そのため、胃癌もしくは胃腺腫が発見された方は、同時あるいは異時多発の胃癌が発生していないか、入念に経過観察する必要があります。
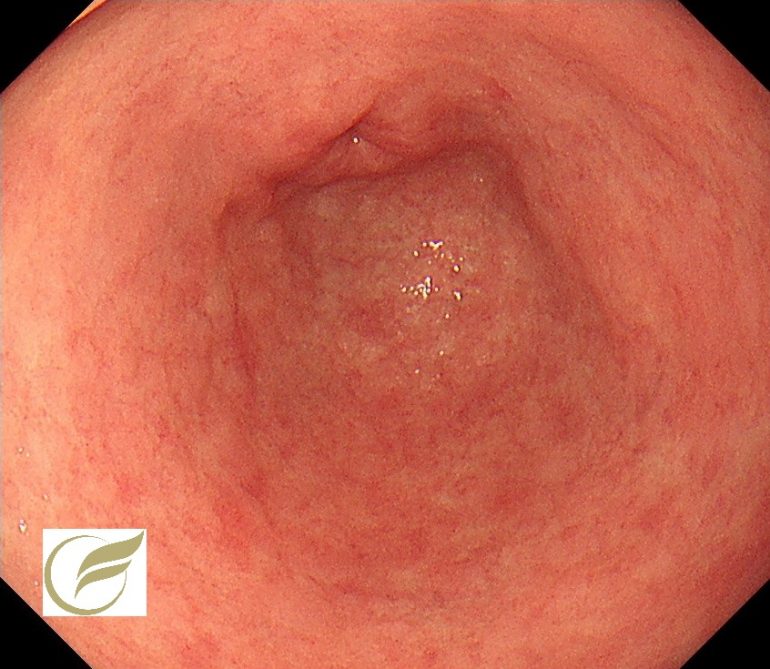
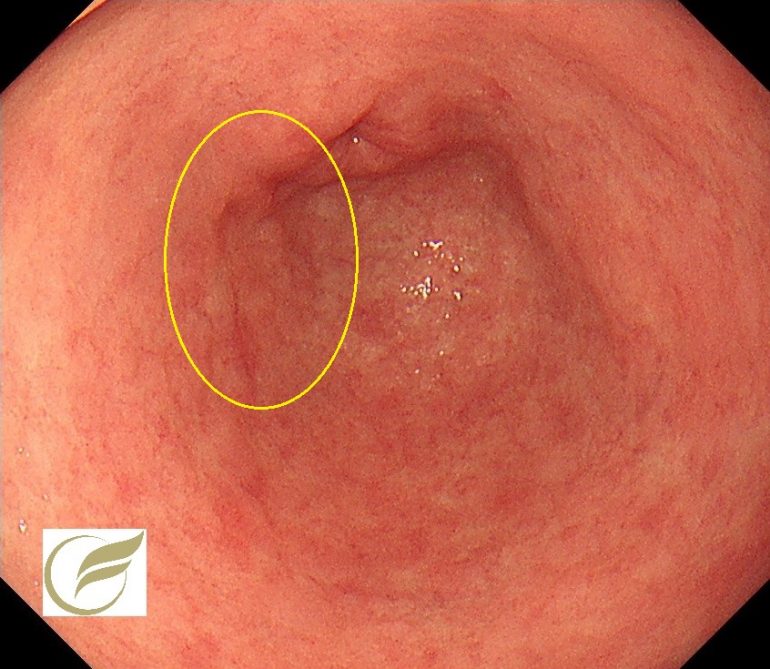
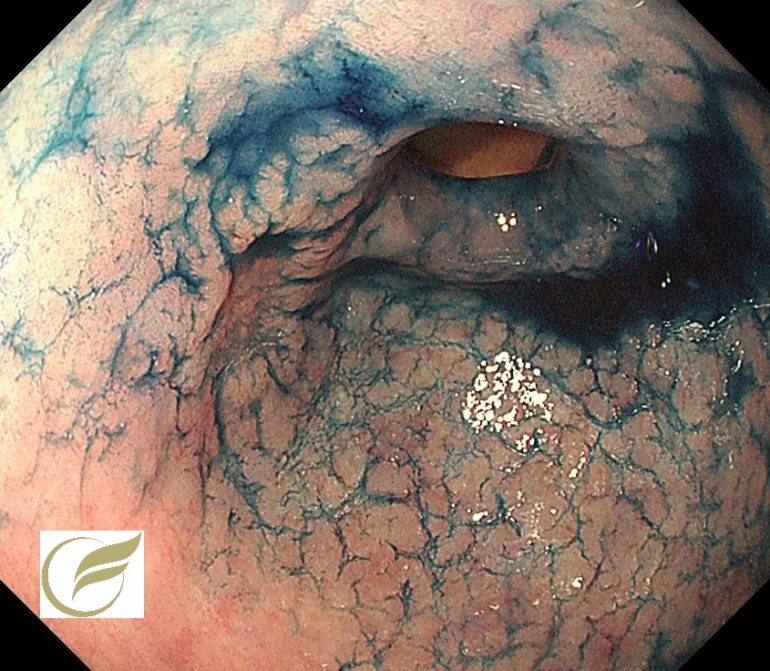
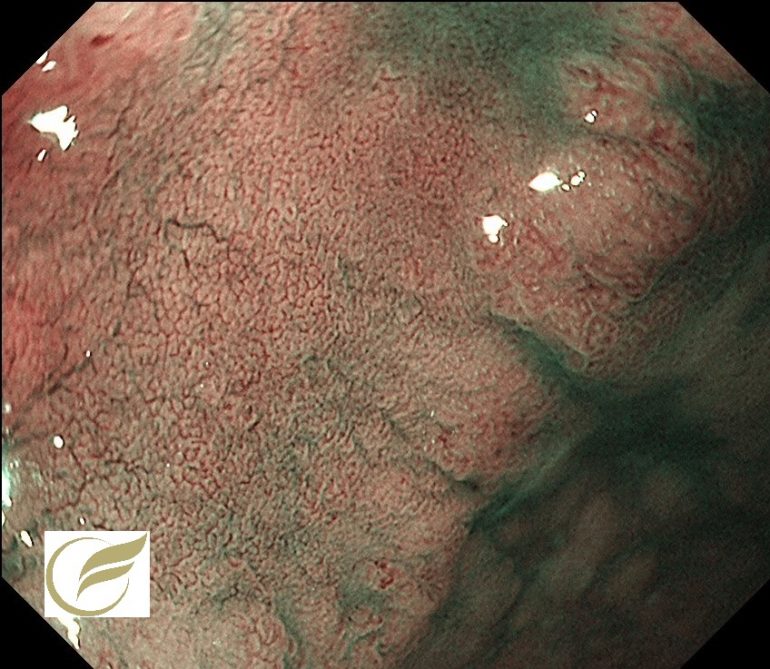
以下は、胃の体下部と幽門前庭部に同時に2病変発見された症例です。2病変とも内視鏡治療で治癒しています。
① 1病変目:体下部前壁の病変
② 2病変目:幽門前庭部前壁の病変
ラズベリー型胃癌①(胃内視鏡/胃カメラ)
ピロリ菌未感染の粘膜からも胃癌が発生することがあります。
いわゆるラズベリー型胃癌(低異型度高分化型腺癌)も、ピロリ陰性胃癌の一つで、発赤の強い亜有茎性ポリープの形をとることが多いとされています。
このタイプの腫瘍では、発赤したポリープの全てが腫瘍で構成されているとは限らず、ポリープのごく一部のみが腫瘍であることもあります。
写真は、当院で経験されたラズベリー型胃癌です。腫瘍自体は3mm大でしたが、癌の範囲は病理学的にφ1mm程度の範囲にとどまっていました。
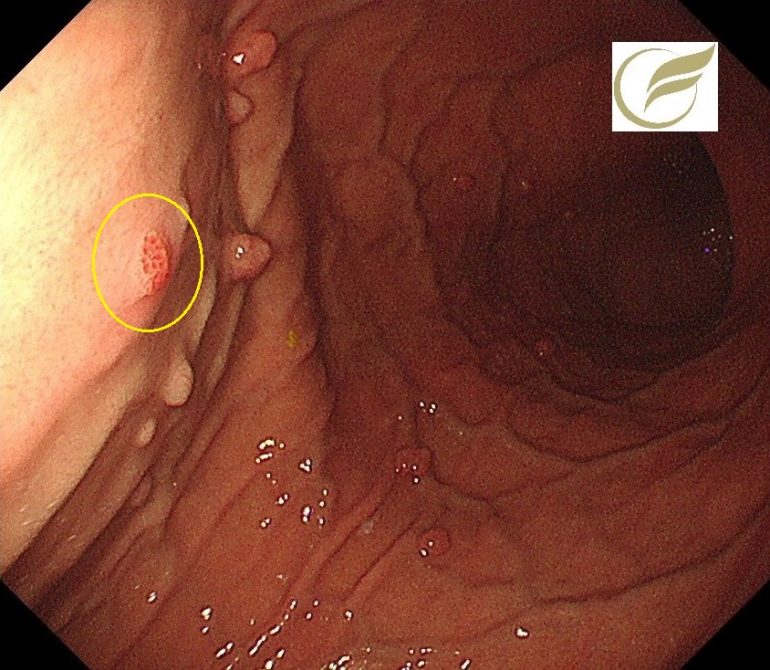
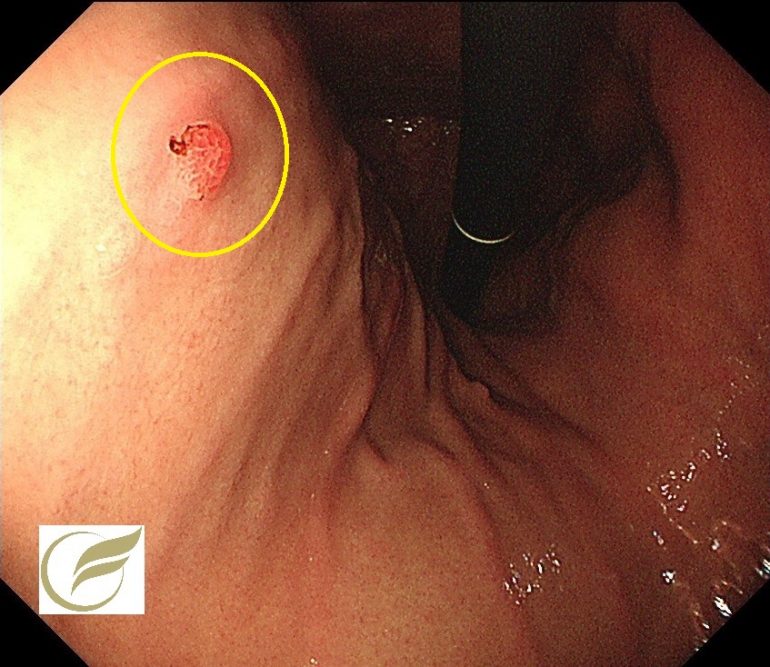
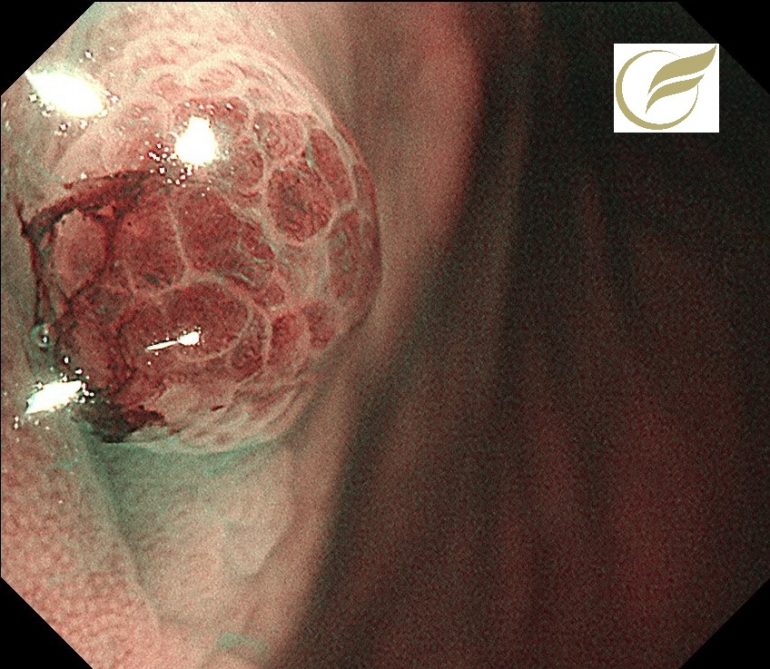
十二指腸腺腫/十二指腸がん③(胃内視鏡/胃カメラ)
十二指腸腺腫・十二指腸がんについては、以下もご参照ください。
内視鏡機器および診断学の発達により、十二指腸病変がより発見されるようになってきています。
十二指腸腺腫は、大腸腺腫と同様にadenoma-carcinoma sequenceの経路を経て癌化しうる病変です。
以下の病変は、当院で発見され治療された3mm大の十二指腸腺腫です。
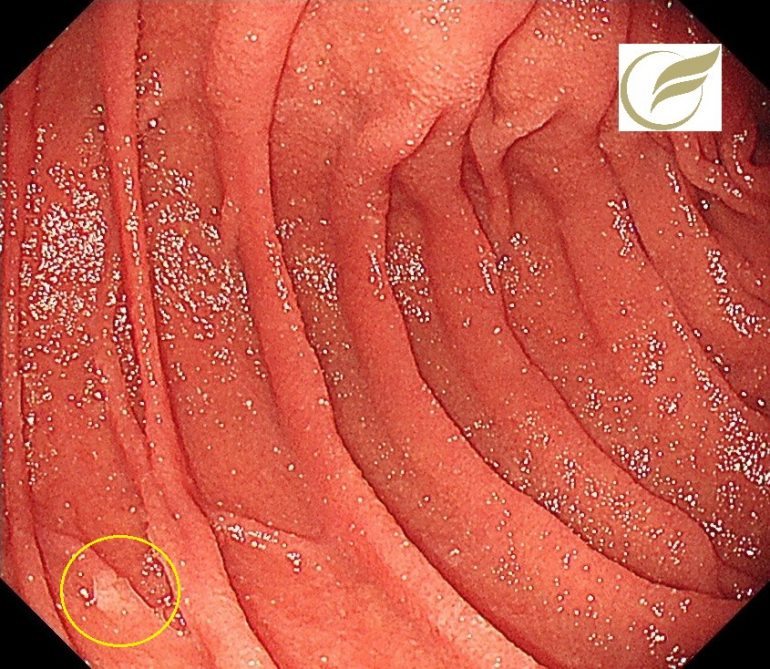
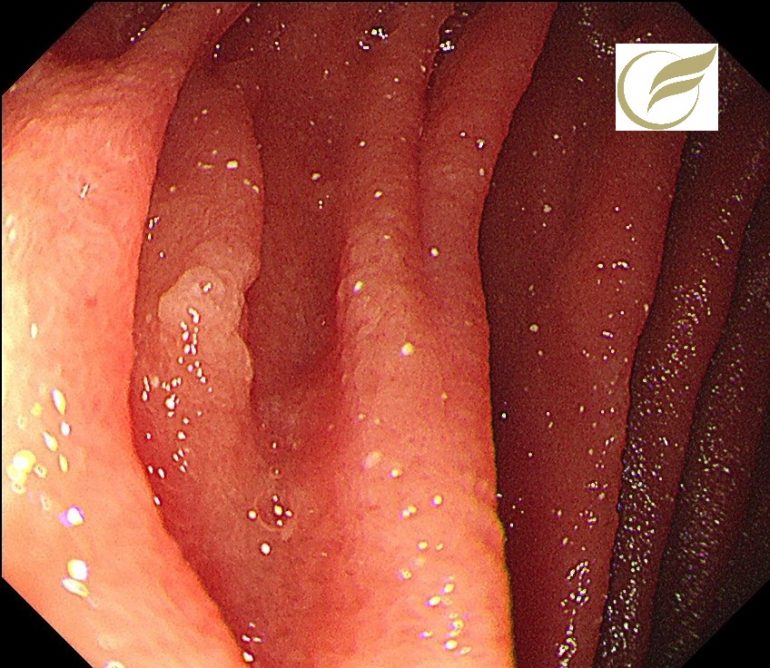
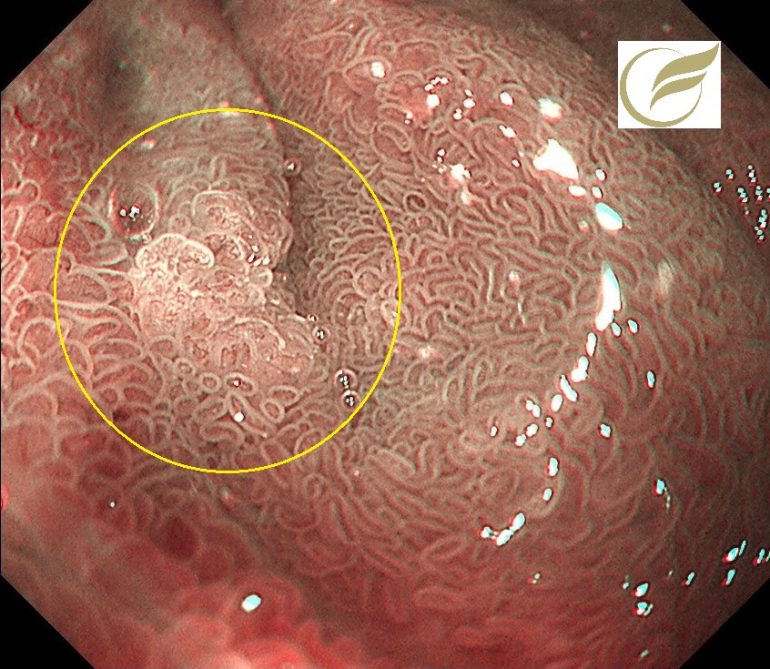
食道潰瘍⑤(胃内視鏡/胃カメラ)
胃腸疾患には全身疾患に伴うものがあります。
以下は全身性強皮症(Systemic sclerosis:SSc)に伴う逆流性食道炎です。全身性強皮症(Systemic sclerosis:SSc)は、皮膚や内臓が硬くなる変化を特徴とした膠原病です。SScでは、食道の筋層が障害されることによる蠕動障害がおこるため、高頻度に逆流性食道炎を合併します。
SScに合併したGERDは薬物療法を行っても難治性のことがありますが、内視鏡所見と症状が必ずしも一致しない症例もあると報告されています。
以下は、SScに合併したGERDです。自覚症状はありませんが、胃食道接合部のびらん・発赤が顕著です。
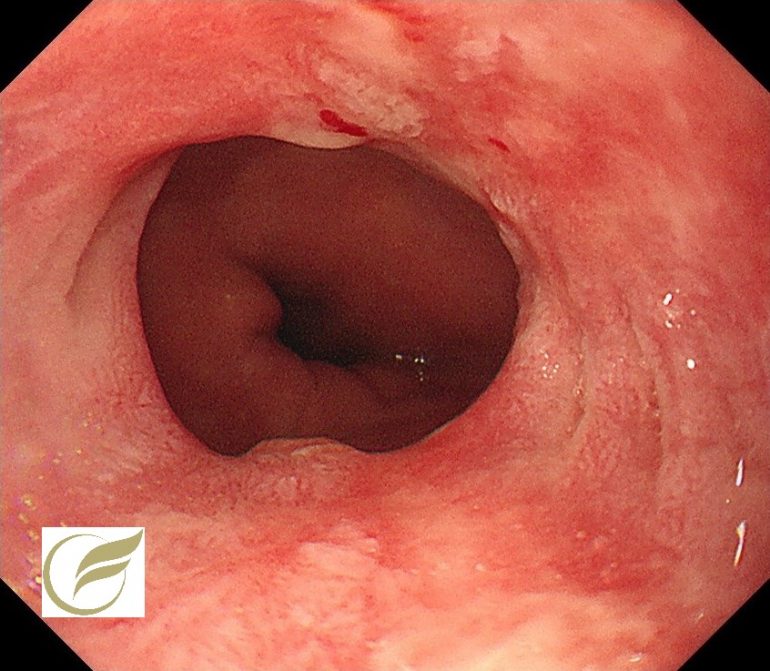
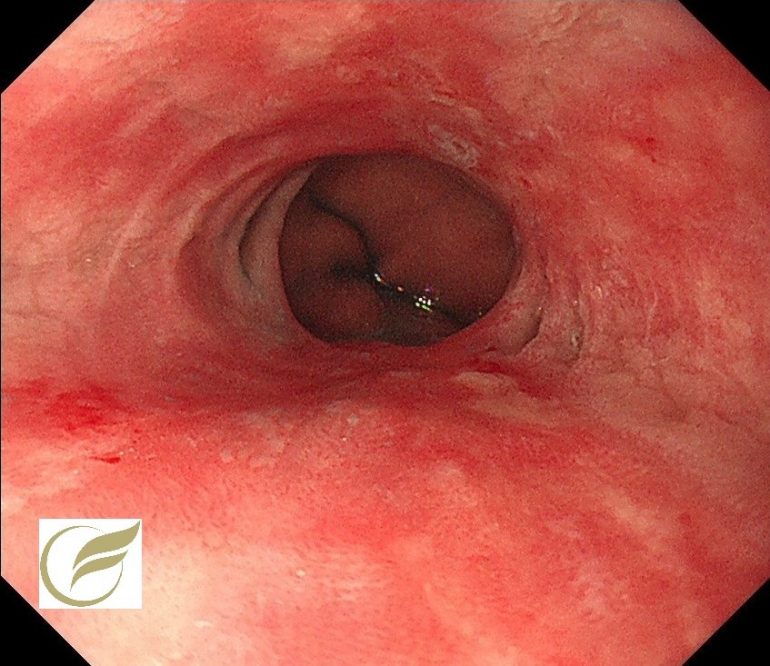
院長 岡田 和久
薬剤性潰瘍①(胃内視鏡/胃カメラ)
ピロリ菌と、NSAIDs(ステロイド構造以外の解熱・鎮痛薬)は、消化性潰瘍の2大成因です。
よく知られたNSAIDsには、アスピリン、ロキソニン、ボルタレンなどがありますが、様々な診療科で使用され、一部市販もされています。
ピロリ菌の感染がなく、かつNSAIDsの服用のない方の潰瘍リスクを1(オッズ比)とすると、ピロリ菌感染者は18、NSAIDsの内服されている方は19、両方の方は61になります。
また、NSAIDsを1週間から6か月程度内服した方の内視鏡所見では、胃潰瘍が15%、十二指腸潰瘍が5%に認められたとの報告もあります。
痛み止めを連用している方の、心窩部(みぞおち)付近の痛みでは、NSAIDsによる胃腸障害を考慮する必要があります。
NSAIDs潰瘍は、胃幽門前庭部(胃の出口付近)に好発し、多発する傾向があるとされています。
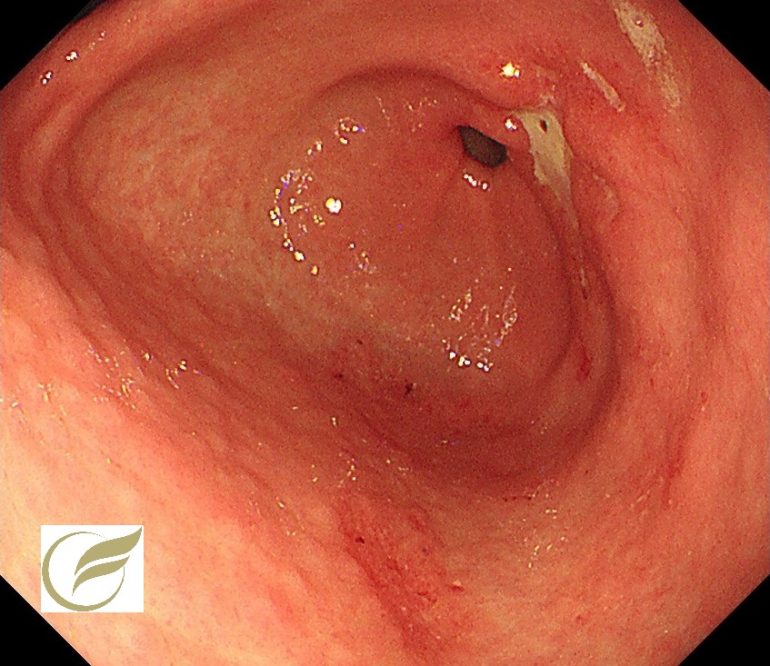
写真は、ピロリ陽性でロキソニンの連用された方に生じた潰瘍です。
胃幽門前庭部に多発する潰瘍・びらんが認められます。
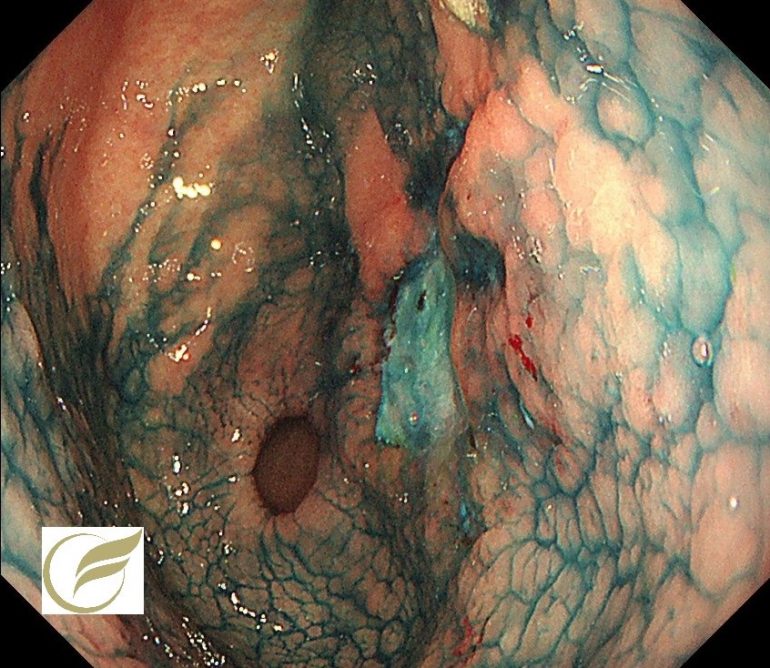
除菌後胃癌⑦(胃内視鏡/胃カメラ)
ピロリ菌の除菌後数年以内に発見された胃癌のほとんどは、実は除菌前から既に発生しており、除菌治療によっておこされた胃内環境の変化によって修飾されたものであるという考え方が優勢です。これまで報告された除菌後胃がんの特性としては、肉眼的にサイズが小さく発赤調の表面陥凹型病変が多いことが挙げられています。
しかし、除菌後に発見される胃癌の中には、比較的急速に浸潤し、内視鏡的に治療困難な段階で発見される場合もあるため、定期的な内視鏡検査が欠かせません。
写真の症例は、除菌後の方に認められた胃炎類似様胃癌です。