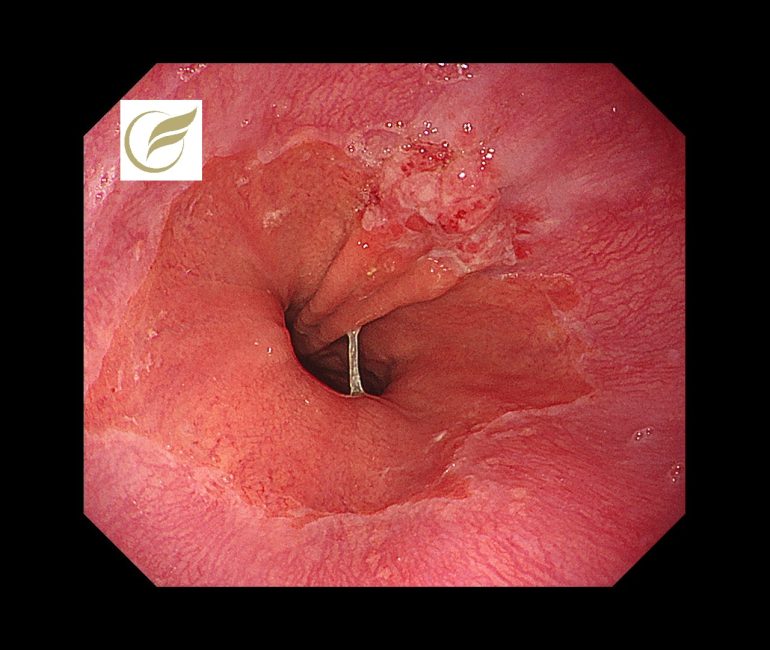
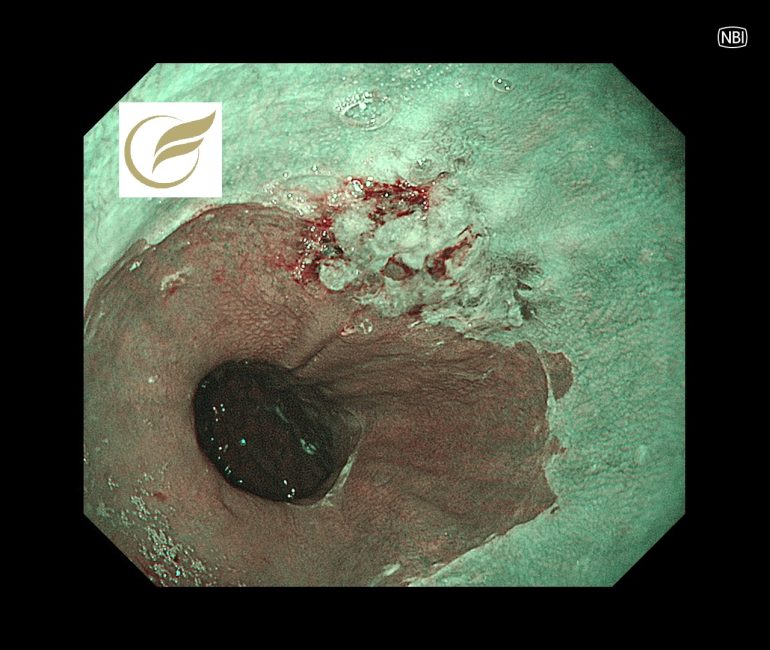
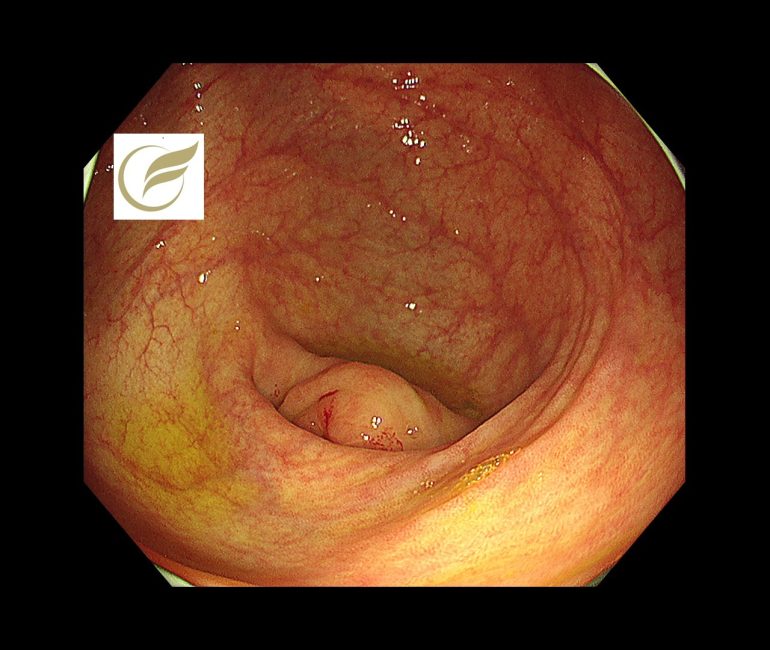
LAMN(大腸内視鏡/大腸カメラ)
虫垂粘液嚢腫は、虫垂根部が炎症や腫瘍により閉塞することで、貯留した粘液により虫垂の内腔が嚢状に拡張して形成されるもので、虫垂切除例の0.04-4.19%と比較的稀な疾患です。
これらはWHO分類において、明らかな腫瘍成分を伴うMACA(mucinous adenocarcinoma)と、それ以外のLAMN(low-grade appendiceal neoplasm:低異型度粘液性腫瘍)に分類されます(1)。
LAMNは、虫垂外へ病変が波及すると腹膜偽粘液腫となる進行性の腫瘍であるため、悪性腫瘍として取り扱われており、治療は外科手術が原則となります(2)。
腹膜偽粘液腫は、腹膜偽粘液腫は悪性度の低い癌性腹膜炎の一種と考えられ、根治が難しい疾患ですが、
術後病理がLAMN TisN0M0(Stage0)の症例においても腹膜播種再発をきたした症例が報告されており、慎重な取り扱いや経過観察が必要とされています(3)。
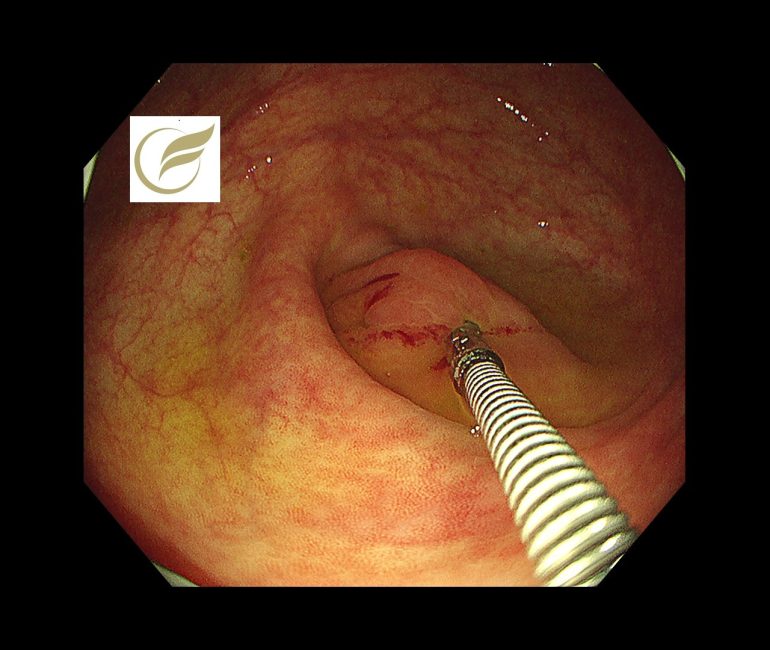
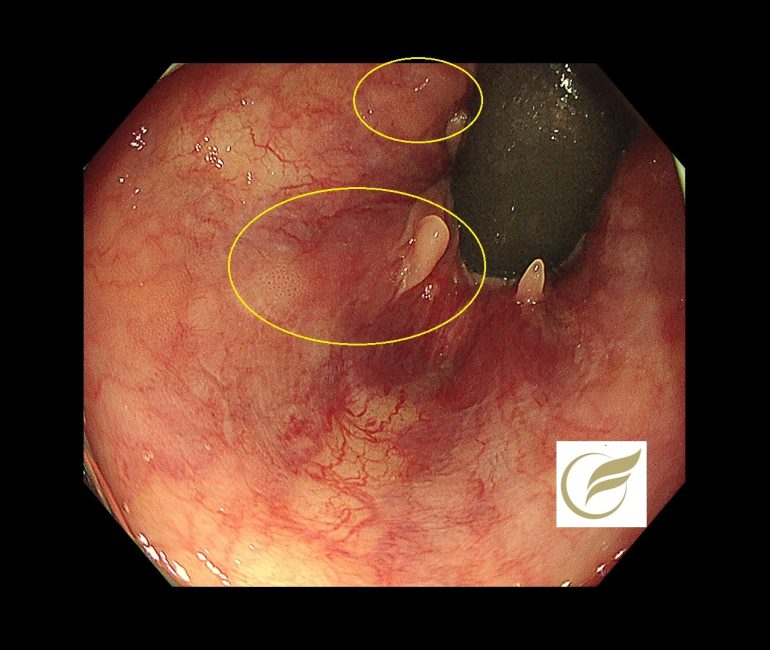
LAMNの症例の中には、急性虫垂炎として治療され、術後にLAMNと診断されたり、大腸内視鏡検査において必ずしも異常所見を示さない例があり、診断が困難な例があります。
以下の症例では、虫垂開口部付近の粘膜下腫瘍様の隆起により発見でき、外科手術が施行され、術後病理でLAMNの診断となりました。
参考文献
(1)Misdraji J: Appendiceal mucinous neoplasm. WHO Classification of Tumours Editorial Board. WHO Classification of Tumours. Digestive System Tumours, 5th Ed. International Agency for Research on Cancer, Lyon, p144-146, 2019
(2)大腸癌研究会編:大腸癌取扱い規約.第8版,金原出版,東京,2013,p54-61
文責 院長 岡田和久
AIN(大腸内視鏡/大腸カメラ)
肛門管上皮内腫瘍(anal intraepithelial neoplasia:AIN)は、肛門管扁平上皮から移行上皮にかけて発生する比較的稀な腫瘍の総称で、肛門扁平上皮癌の前駆病変とされています。
主としてヒトパピローマウイルス(HPV)が発生に関与するとされ、高リスク型のHPV感染により異型上皮が発生した後、上皮内癌,進行癌へと進展していきますが 、肛門管扁平上皮癌側からみると9割がHPV陽性であるとの報告もあります1.2)。
内視鏡像は隆起型が多く、他に乳頭状、鶏冠状、扁平隆起型などがあり、ルゴール染色では不染帯を呈します。
Narrow band imaging(NBI拡大観察)では、食道異形上皮に類似したドット状・ループ状血管、分布不均一なIPCL(intraepitherial papillary capillary loop)様血管などを示し、範囲や深度の決定に有用である可能性が示唆されています3.4.5)
病理組織診断では、p16やKi67の免疫染色が有用で、p16は高リスク型のHPVに関連した病変で高率に発現し、免疫染色ではhigh grade AINの70〜100%でびまん性に強陽性を示すと報告されていて6)、
WHO分類5版においても、p16染色でブロックパターンに染色されるAIN2/AIN3は、浸潤癌に移行する可能性が高いhigh-grade squamous intraepithelial neoplasia(HSIL)に分類されており、治療対象となります7)。
治療法については、アブレーション、EMR、ESD、トリクロロ酢酸外用、イミキモド外用、フルオロウラシル外用などが有効との報告があり、治療介入により発がん率の抑制効果が示唆されています8)。
最近では、転移のリスクが非常に低いと考えられている上皮内癌やAINに対する内視鏡的治療アプローチが可能になっています9-12)。
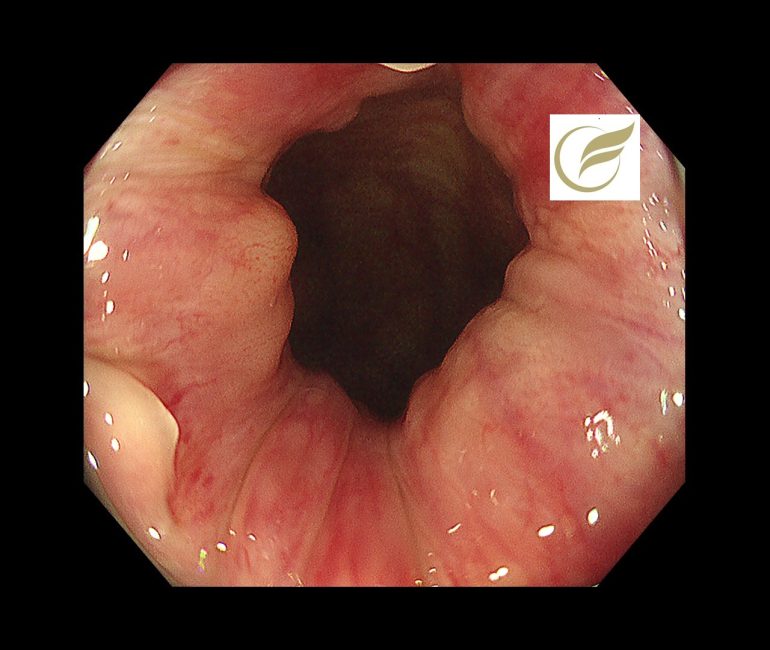
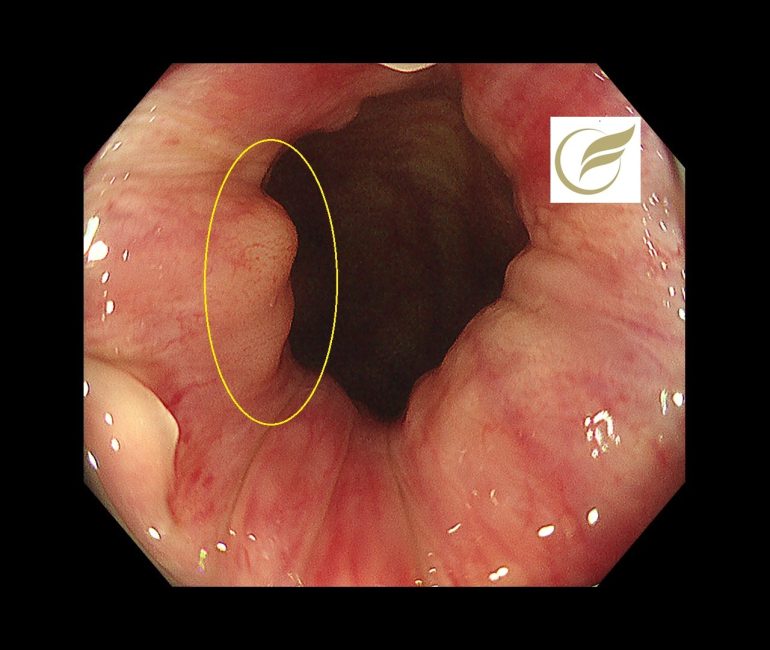
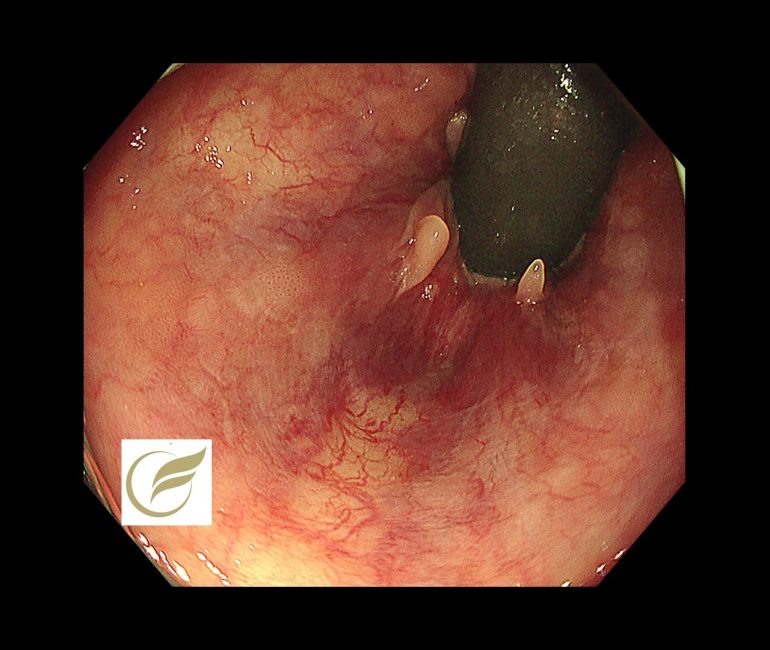
以下は当院で発見されたAINで、小さな扁平隆起の病変と、広い平坦病変の2病変を合併した例です。生検診断で2病変ともAINの診断となりました。
参考文献
- 1) Darragh TM, Colgan TJ, J Thomas Cox JT et al:The Lower Anogenital Squamous Terminology standarzation Project for HPV-Associated Lesions. Arch Pathol Lab
Med, 136:1266-1297,2012]
2) Muñoz N, Bosch FX, de Sanjosé N, et al:Epidermiologic classification of human papillomavirus types associated with cervical cancer. N Eng J Med, 348:518-27,2003
3) Kuwano H, Nishimura Y, Oyama T, et al. Guidelines for diagnosis and treatment of carcinoma of the esophagus April 2012 edited by the Japan Esophageal Society. Esophagus. 2015 Jan; 12(1): 1-30. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 4) Ishihara R, Mizusawa J, Kushima R, et al. Assessment of the diagnostic performance of endoscopic ultrasonography after conventional endoscopy for the evaluation of esophageal squamous cell carcinoma invasion depth. JAMA Netw Open. 2021 Sep; 4(9): e2125317. [DOI] [PMC free article] [PubMed] [Google Scholar]
- 5) J Anus Rectum Colon. 2022 Apr 27;6(2):92-99. doi: 10.23922/jarc.2021-077. eCollection 2022. Anal Intraepithelial Neoplasia: Precursor of Anal Squamous Cell Carcinoma https://pmc.ncbi.nlm.nih.gov/articles/PMC9045852/
6) 高橋雅恵,堀口慎一郎,山澤 翔,他:肛門部尖形コンジローマおよび高異型度肛門上皮内腫瘍の併存例.診断病理,32:136-140,2015
7) Darragh TM, Colgan TJ, Cox JT, et al. The Lower Anogenital Squamous Terminology Standardization Project for HPV-Associated Lesions: background and consensus recommendations from the College of American Pathologists and the American Society for Colposcopy and Cervical Pathology. Arch Pathol Lab Med. 2012 Oct; 136(10): 1266-97. [DOI] [PubMed] [Google Scholar]
8) N Engl J Med . 2022 Jun 16;386(24):2273-2282. doi: 10.1056/NEJMoa2201048. Treatment of Anal High-Grade Squamous Intraepithelial Lesions to Prevent Anal Cancer https://pubmed.ncbi.nlm.nih.gov/35704479/
9)Chou YP, Saito Y, Matsuda T, et al. Novel diagnostic methods for early-stage squamous cell carcinoma of the anal canal successfully resected by endoscopic submucosal dissection. Endoscopy. 2009 Oct; 41(Suppl 2): E283-5. [DOI] [PubMed] [Google Scholar]
- 10) Oono Y, Fu K, Nakamura H, et al. Narrowband imaging colonoscopy with a transparent hood for diagnosis of a squamous cell carcinoma in situ in the anal canal. Endoscopy. 2010 Dec; 42(Suppl 2): E183-4. [DOI] [PubMed] [Google Scholar]
- 11) Kasuga K, Saito Y, Wu SYS, et al. Impact of endoscopic submucosal dissection of an anal squamous intraepithelial lesion with indistinct border. Endoscopy. 2020 Feb; 52(2): E75-7. [DOI] [PubMed] [Google Scholar]
12)Clinical application of endoscopic submucosal dissection for superficially invasive squamous cell carcinoma/high-grade squamous intraepithelial lesion involving the canal anal. Tech Coloproctol. 2024 Jul 31;28(1):90. doi: 10.1007/s10151-024-02966-8.PMID: 39085740
文責 院長 岡田和久
胃悪性リンパ腫(ピロリ陰性)⑤(胃カメラ/胃内視鏡)
MALTリンパ腫はリンパ濾胞のmarginal zoneからのmucosa-associated lymphoid tissu由来であり、B細胞リンパ腫の一種です。
さまざまな肉眼的形態を示し、早期胃癌類似型、胃炎類似型、隆起型などに大別されますが(1)、
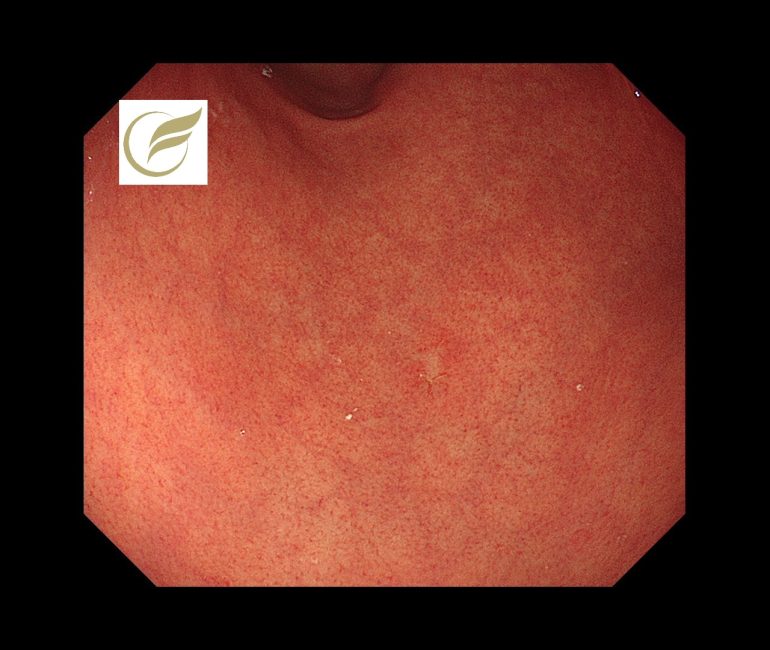
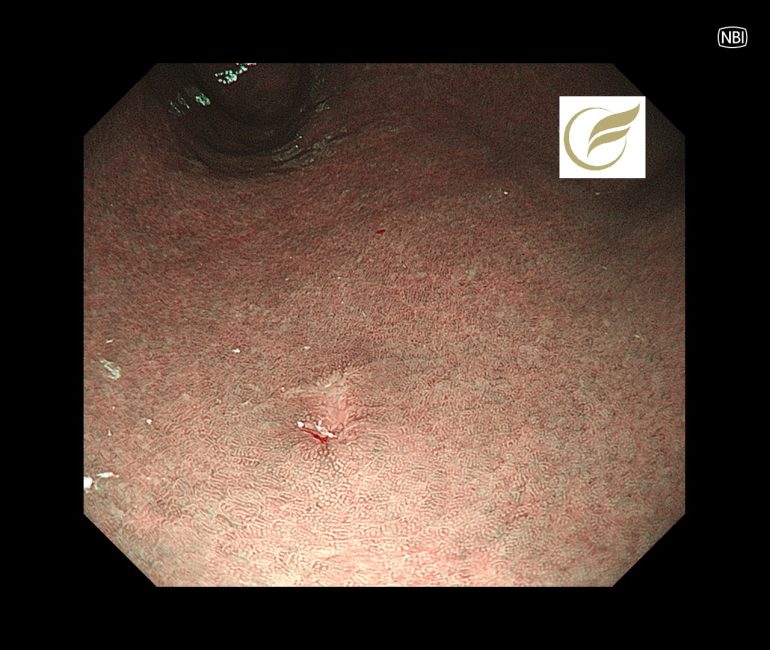
本例のような陥凹限局型の胃MALTでは、内視鏡的に未分化型の早期癌との鑑別が問題になります。
H.pylori感染が認められる場合には除菌治療が第一選択となり、80%程度が完全寛解しますが、除菌治療が奏功しない場合やH.pylori未感染の場合には、
限局期(stageIないしIIa)であれば低線量放射線治療が有効です(2)。
他方でH.pylori未感染であっても除菌治療が有用な例が報告されており、その中にはH.heilmanniiなどのNHPHが関与している可能性を考慮する必要があります(4)。
本例ではH.pylori未感染に発生した3-4mm大の退色調の陥凹性病変で、生検でMALTの診断となり、放射線治療が施行されました。
参考症例①
Comparison of localized gastric mucosa-associated lymphoid tissue (MALT) lymphoma with and without Helicobacter pylori infection
Taiji Akamatsu et al. PMID: 16579838
Long-term clinical outcome of gastric MALT lymphoma after eradication of Helicobacter pylori: a multicentre cohort follow-up study of 420 patients in Japan
Shotaro Nakamura et al. PMID: 21890816 DOI: 10.1136/
SuSA①(大腸内視鏡/大腸カメラ)
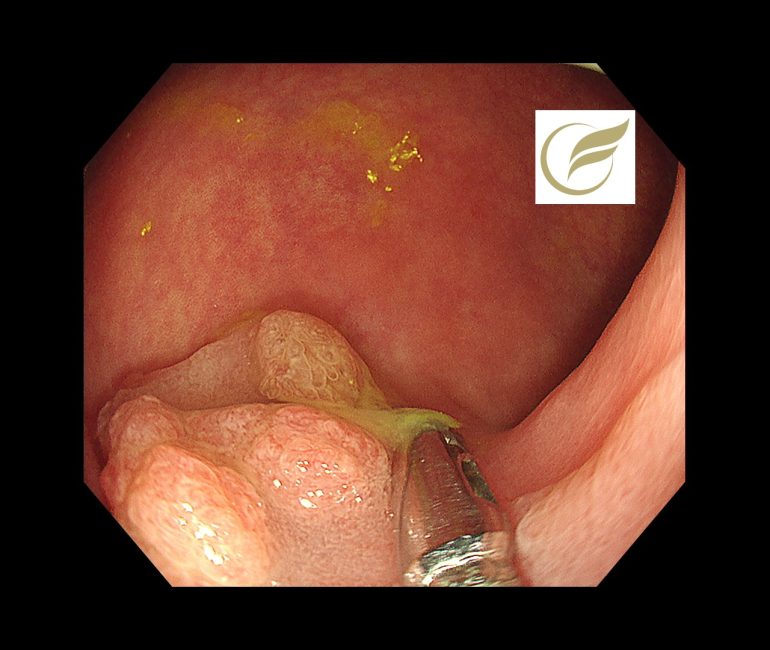
Superficially serrated adenoma(SuSA)は比較的稀な、S状結腸から直腸に局在する、褪色または正色調の無茎性または平坦型の病変で、既存のWHO分類などでは分類が困難なものとして報告されました(1)。
KRAS変異およびRSPO融合/過剰発現などの遺伝子異常を伴っていて、traditional serrated adenoma(TSA)の前駆病変と考えられています(1,2)。
sessile serrated lesionとの鑑別は、局在や、内視鏡所見(分葉状で、mucosal capがない)が参考になりますが、
hyperplastic polyp(HP)とは内視鏡所見としての類似点が多く、病変のサイズが小さいものでは内視鏡的にHPと判断されてしまい、HPとして経過観察されている微小病変のなかの一部にSuSAが含まれている可能性が示唆されています(3)。
SuSAから直接浸潤癌へ進展した例の報告もあるため(4)、SuSAと診断された病変は治療が必要となります。
以下は当院で経験された症例で、切除後病理でSuSAと診断されたものです。
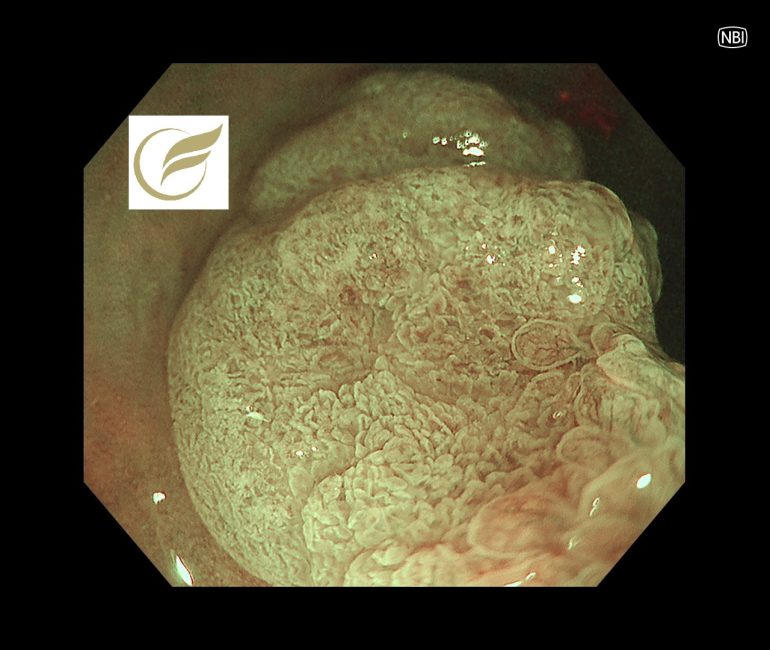
参考文献
(1)Superficially serrated adenoma: a proposal for a novel subtype of colorectal serrated lesion.
. 2018 Oct;31(10):1588-1598. doi: 10.1038/s41379-018-0069-8. Epub 2018 May 22.PMID: 29789649
Identification of a novel PRR15L-RSPO2 fusion transcript in a sigmoid colon cancer derived from superficially serrated adenoma.
文責 院長 岡田和久
十二指腸GIST③(胃内視鏡/胃カメラ)
GISTは中胚葉由来の消化管間葉系腫瘍であり、消化管固有筋層にあるCajal介在細胞(消化管内の食物を運ぶ働きに関係している神経細胞)から発生した腫瘍と考えられています。
小さいうちには症状はなく、検査で偶発的に見つかることが多いのですが、増大にしたがって出血、腹痛、腫瘤蝕知などを認め、発見にいたることもあります。
GISTの好発部位は胃が60%、小腸が30%、大腸5%、食道5%といわれており、十二指腸は全体の3-5%とされています(1-4)。
十二指腸のうち、下行部、水平部・上行部・球部の順に多いとの報告もあります。
GISTは悪性化する潜在性がある腫瘍であり、GIST診療ガイドラインで、治療の第一選択は基本的に外科切除とされています(5)。
以下は当院で経験された十二指腸下行脚の十二指腸GISTです。症状はありませんでした。
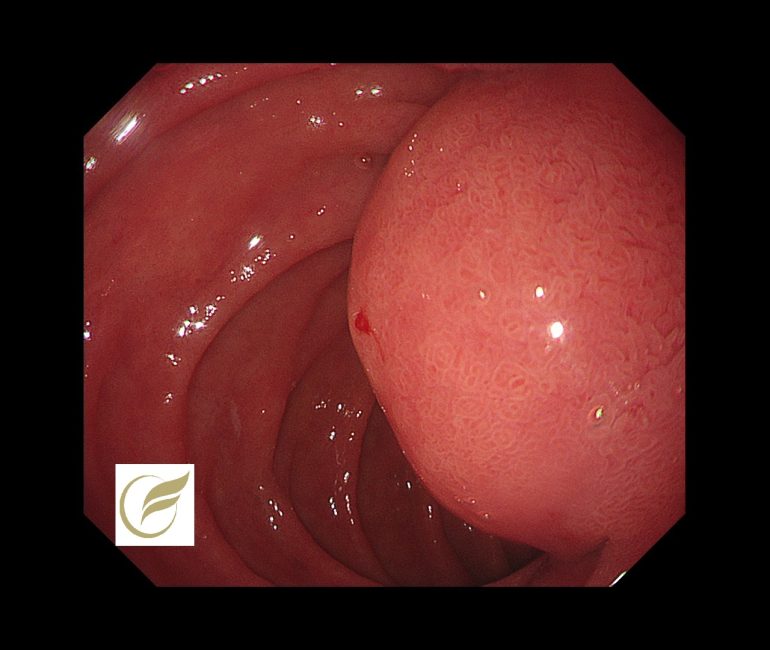
参考症例
参考文献
(1)消化器内視鏡Vol35 No4 2024 P522-523
(2)臨床と研究96 P843-847 2019
(3)臨床外科74 P889-892 2019
(4)Gastrointestinal stromal tumors: pathology and prognosis at different sites.
(5)日本癌治療学会 GIST診療ガイドライン 2022年4月改定第4版 http://www.jsco-cpg.jp/gist/
文責 院長 岡田和久
胃特発性潰瘍② (胃内視鏡/胃カメラ)
本邦において、特発性潰瘍(IPU) の罹患率が増加している可能性が示唆されています(1、2)。
IPUの危険因子ははっきりしていませんが、潰瘍の発生部位はH. pylori 陽性潰瘍と比較して、前庭部から十二指腸球部に多く認められ、
単純な H. pylori 陽性潰瘍と比較して難治性で再発率が高いことが報告されており、
特に 萎縮性胃炎がなく除菌歴のない患者では、治癒率がより低く、再発が多く認められるとの報告もあります(3)。
難治性であっても最終的に瘢痕化が得られる症例がほとんどですが、日常診療においてもPPIの減量や中止で再発することが多く経験され、
報告においてもIPUと出血性 H. pylori 潰瘍では、IPU 群において累積再発率、出血率、総死亡率が高いと報告されており、
酸分泌抑制薬投与による再発防止と厳重な経過観察が必要とされています。
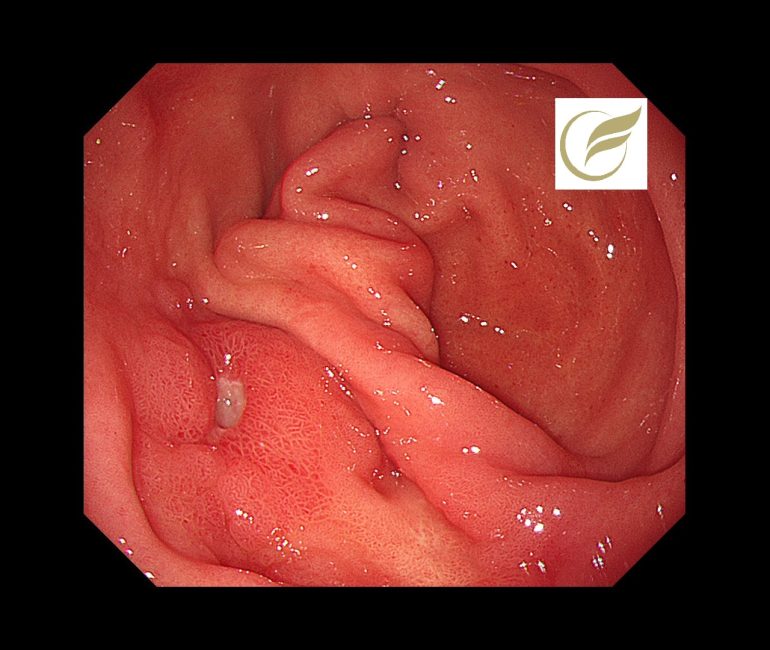
参考文献
消化器内視鏡Vol.34 増刊号2024 P188-189
日消誌 2023;120:816―826
(1)J Gastroenterol Hepatol. 2015 May;30(5):842-8. doi: 10.1111/jgh.12876.PMID: 25532720
(2)J Gastroenterol. 2019 Nov;54(11):963-971.
(3)Dig Endosc. 2016 Jul;28(5):556-63. doi: 10.1111/den.12635. Epub 2016 Apr 3
文責 院長 岡田和久
胃特発性潰瘍①(胃内視鏡/胃カメラ)
消化性潰瘍の二大要因は、Helicobacter pylori(H. pylori)と非ステロイド性抗炎症薬(NSAIDs)ですが、これらを要因としない原因不明の消化性潰瘍は、特発性潰瘍(idiopathic peptic ulcer disease;IPU)とよばれます。
明確な成因は不明ですが、単純な H. pylori 陽性潰瘍と比して基礎疾患の合併が多いこと、難治で再発率が高いことが指摘されています。
近年 H. pylori の除菌が進むにつれ,消化性潰瘍における IPU の割合が増加しています。
以下は当院で経験されたIPUの一例です。Helicobacter pylori陰性、薬剤処方歴がない症例でした。
参考文献
日消誌 2023;120:816―826
消化器内視鏡Vol.34 増刊号2024 P188-189
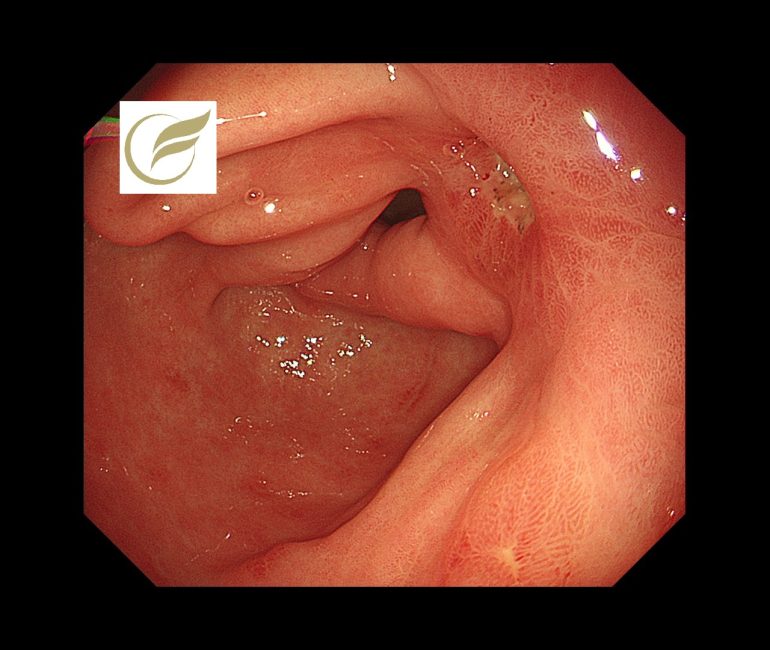
文責 院長 岡田和久
食道胃接合部癌④(胃カメラ/胃内視鏡)
食道胃接合部・胃噴門部腺癌は、萎縮性胃炎を背景として発生する場合と酸逆流に関連して発生する場合がありますが、
手術数の増加が報告されており、日本ではHp感染率の低下と、食生活の欧米化などが原因として想定され、今後も酸関連疾患として増加することが予想されています(1、2)。
この領域では、胃の他領域に比較して進行がんで発見される割合が多いのが特徴で、内視鏡的な早期診断が容易でないという点に加え、生物学的に悪性度が高い可能性が示唆されています(3)。
以下は当院で経験された胃食道接合部癌(Type4)です。
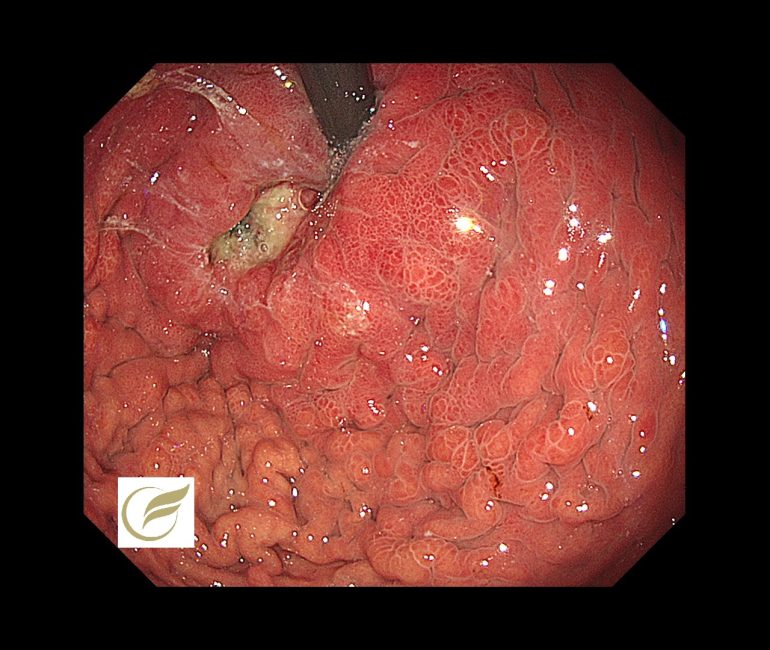
参考文献
(1)Time Trends in Helicobacter pylori Infection and Atrophic Gastritis Over 40 Years in Japan. Helicobacter. 2015 Jun;20(3):192-8. doi: 10.1111/hel.12193. Epub 2015 Jan 7.PMID: 25581708
(2)消化器内視鏡Vol34. No2. 2022 P266-273
Yoshimura D et al.al. Gastric cancer without Helicobactor pylori infection other than gastric cardia cancer is less invasive. Gastroenterology 154:S936, 2018
文責 監修 院長 岡田和久
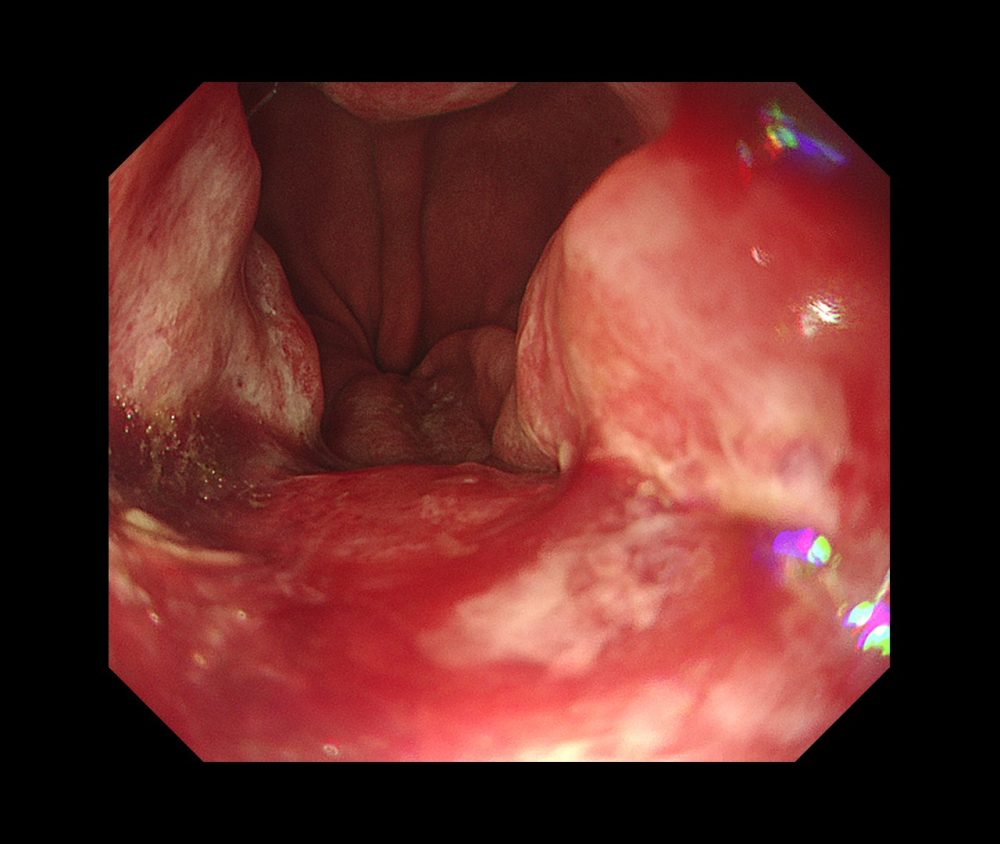
食道胃接合部癌③(胃カメラ/胃内視鏡)
接合部癌は、早期がんでは症状はありませんが、進行するとつまり感や、貧血などの症状がでる場合があります。
以下も、当院で経験された接合部の進行がんの一例です。
進行がんでは、外科的手術、抗がん剤治療などの治療選択肢があります。
文責 監修 院長 岡田和久
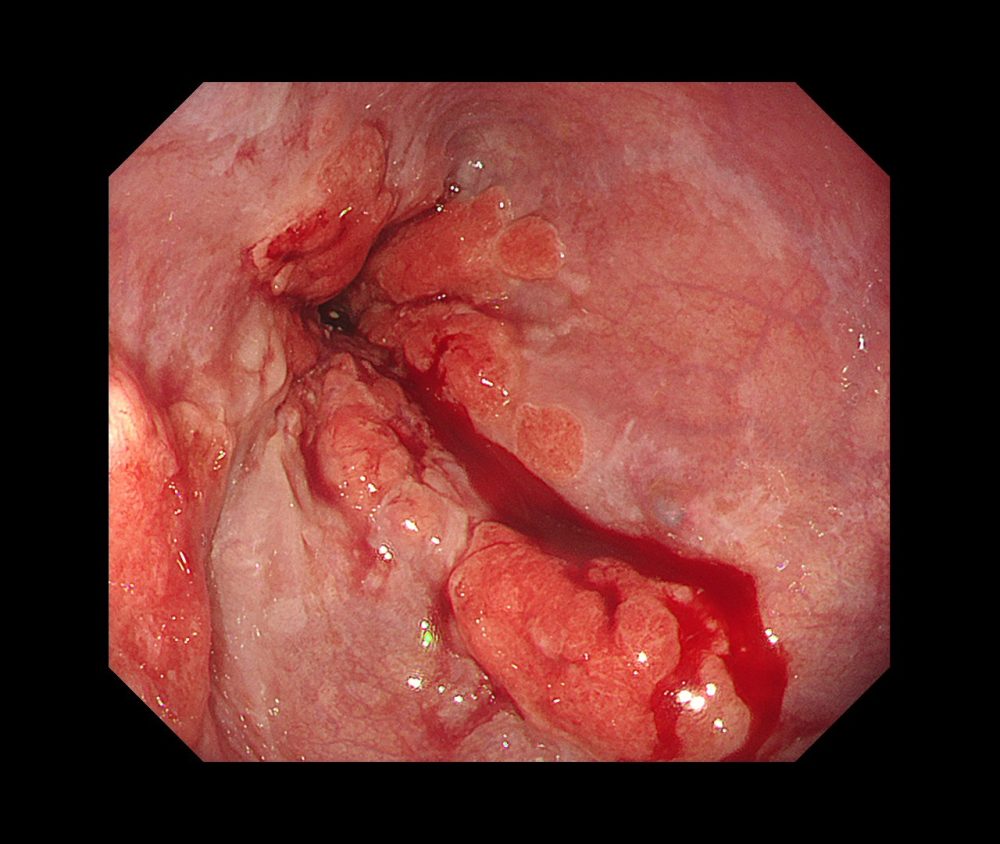
食道胃接合部癌②(胃カメラ/胃内視鏡)
接合部癌は食道と胃の接合部にできる癌です。
ピロリ菌感染者の減少や除菌の普及により胃酸の分泌能が増加している方が増えていることや、肥満に伴う腹圧上昇などによって引き起こされる逆流性食道炎やバレット食道を背景として発生する癌と考えられています。
初期は症状に乏しいことが多いため、発見には定期的な胃カメラ(胃内視鏡)検査が必要です。
文責 監修 院長 岡田和久