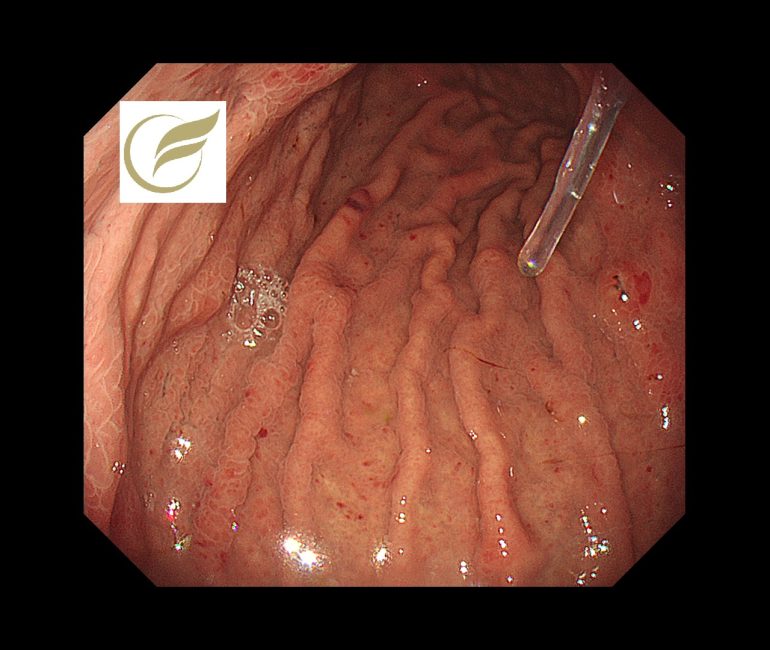
食道胃接合部癌①(胃カメラ/胃内視鏡)
食道と胃のつなぎ目の部分(日本では食道胃接合部の上下2cmの範囲をいうことが多い)を食道胃接合部といい、同部に発生するがんを食道胃接合部がんとよびます。
欧米では比較的多いがんとされてきましたが、日本でも近年増加傾向といわれています。
原因として逆流性食道炎を背景とした遺伝子異常の蓄積が想定されています。
これは、ピロリ菌感染者の減少による胃液の酸度の上昇や、食事の欧米化に伴って肥満気味の方が増えて胃液が逆流しやすい状況の方が増えていることなどから、
食道胃接合部が傷つきやすくなっている方が増えているということで、今後も罹患者数は増加すると予想されています。
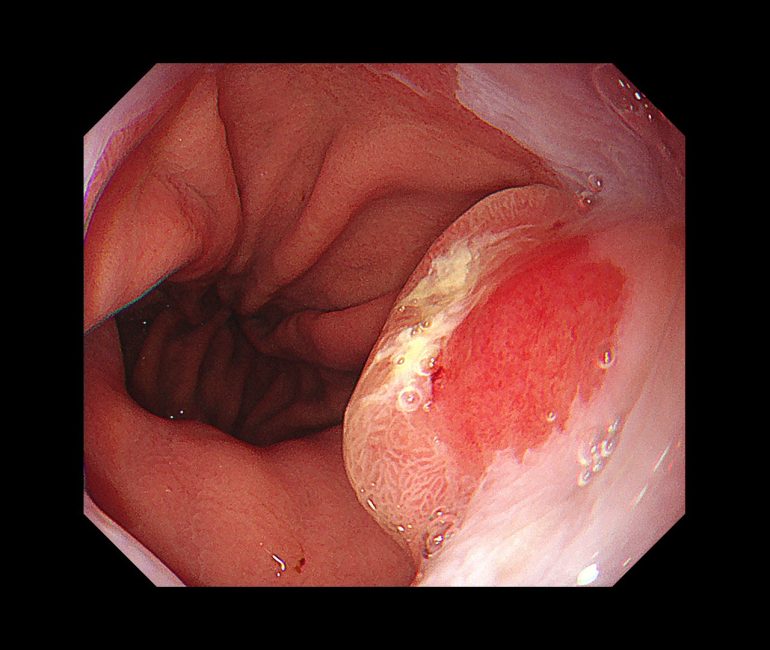
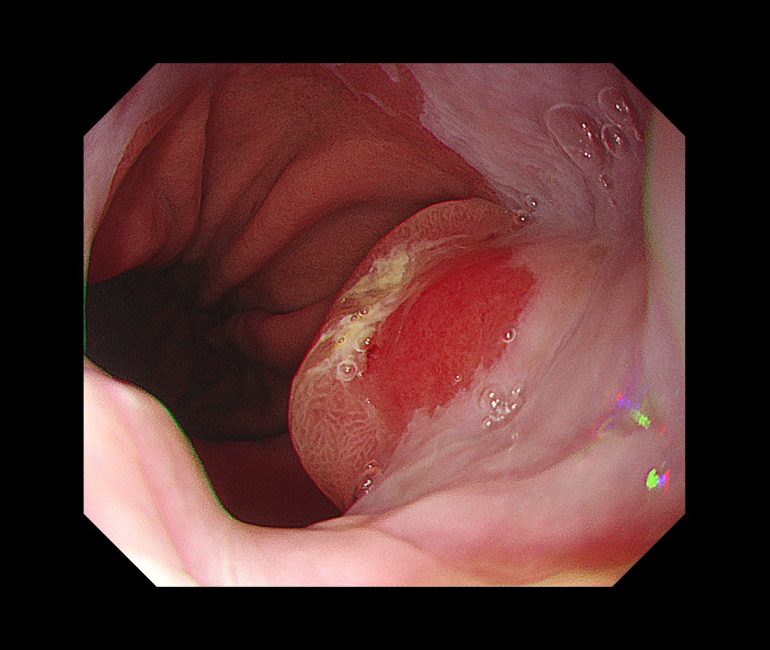
腫瘍は食道と胃の両方にまたがって存在しているため、治療方針に関して食道がんと胃がん、どちらの治療ガイドラインに準じるべきかは結論がでておらず、今後の課題となっています。
内視鏡的に、非常に見逃されやすいがんとされており、見逃してしまうと、1年後には早期がんから進行がんになってしまうような非常に早い経過をたどることが多いともされています。
以下は当院初診で診断された接合部がんです。検査時、自覚症状はありませんでした。
文責 監修 院長 岡田和久
汎胃炎(アミロイドーシス)②(胃カメラ/胃内視鏡)
びまん性胃炎(汎胃炎)の鑑別診断には、胃癌やリンパ腫などの腫瘍性疾患、感染症(梅毒、結核、ウイルス)、好酸球性胃炎、薬剤性胃炎(NSAIDs、irAE、ARB)、アミロイドーシスなどがあげられます。
診断の鑑別には、病理組織学的所見や血清学的検査が役立ちますが、ARB関連胃炎などの特異的な所見に乏しい疾患は、基本的に除外診断となります。
これらのなかで、アミロイドーシスは,β sheet 状のアミロイド蛋白が全身の諸臓器(心臓、腎臓、消化管など)に沈着して機能障害をきたす疾患群をいい、主にAA、AL、ATTRに分類され、病理組織学なアミロイド蛋白の沈着の確認により確定診断にいたります(1)。
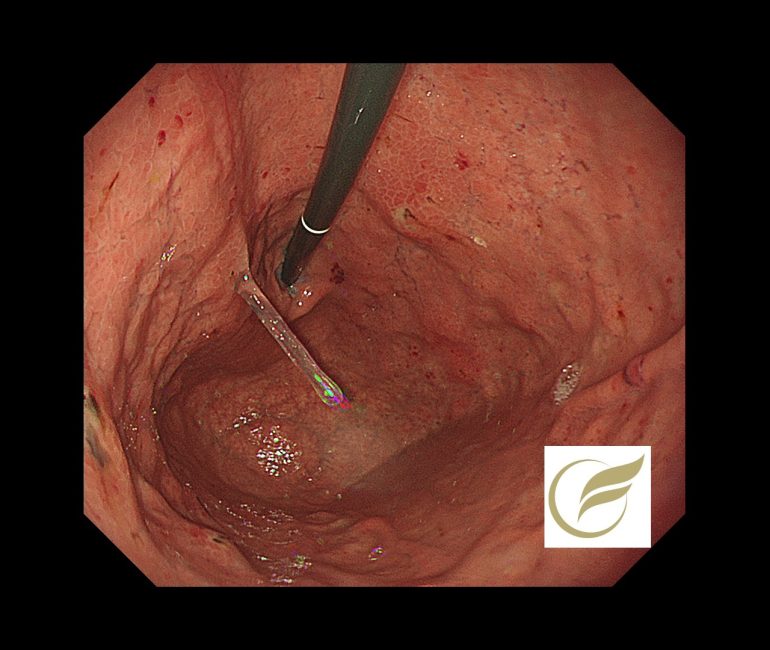
以下の汎胃炎の症例は、がん研究会有明病院の平澤俊明先生をはじめ、多施設の先生方にご協力を頂き、AL型アミロイドーシス(全身型)の診断にいたりました。
この疾患の初期では、アミロイドの沈着が軽微なため、内視鏡で明らかな異常を指摘できないことが多く、沈着が増加すると発赤、びらん、点状出血、凹凸不整のそぞう粘膜などの内視鏡像を呈してくるとされています。
アミロイドの沈着によって組織の循環障害がおこるため、粘膜は一般に易出血性で、内視鏡と粘膜の接触や送気によって粘膜下血腫を形成することもあるとされています(2)。
全身型のALアミロイドーシスの内視鏡所見は、胃の上皮化腫瘍様隆起、数壁肥厚、ひび割れ粘膜、多発びらんなどの多彩な所見が報告されていますが(3、4)、本症例においても、多発びらん、そぞう粘膜、易出血粘膜などの所見が認められました。
参考文献
(1)厚生労働科学研究補助金市難治性疾患克服研究事業アミロイドーシスに関する調査研究班 アミロイドーシス診療ガイドライン2010
http://amyloidosis-research-committee.jp/wp-content/uploads/2018/02/guideline2010.pdf
(2)消化器内視鏡Vol.34 増刊号2024 P208-209
(3)胃と腸 60 (1)P74-77, 2025
(4)消化器内視鏡Vol.36 No.6 2024 P869-862
文責 監修 院長 岡田和久
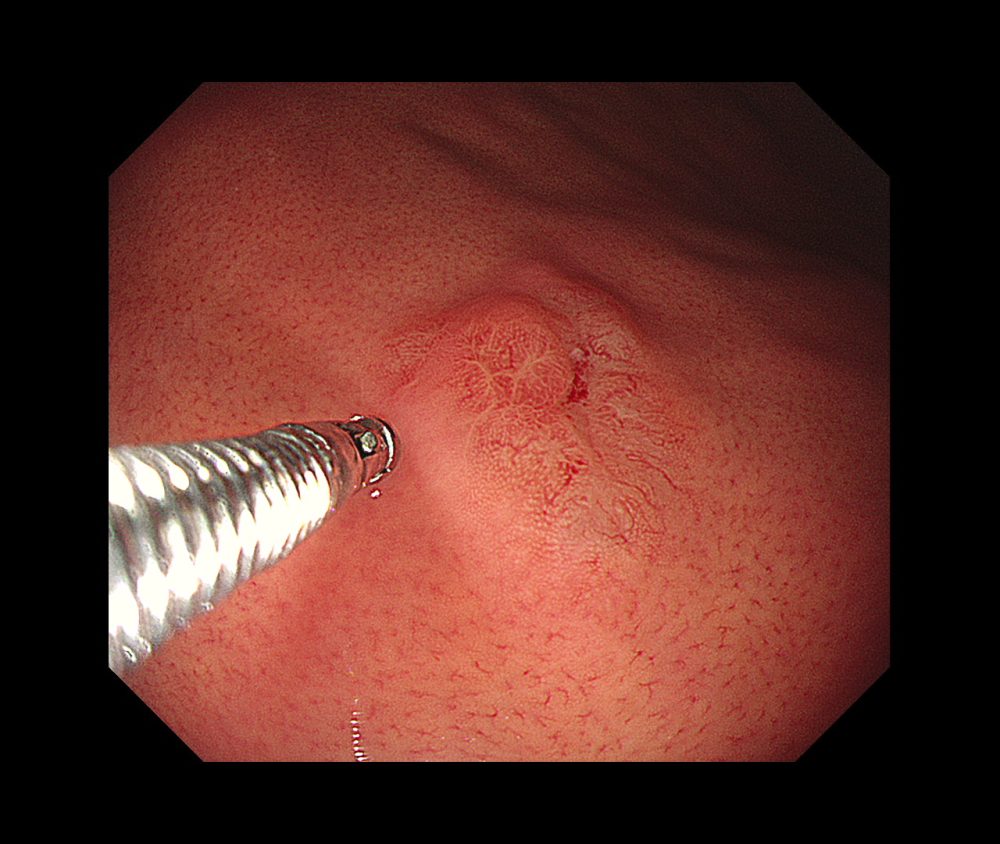
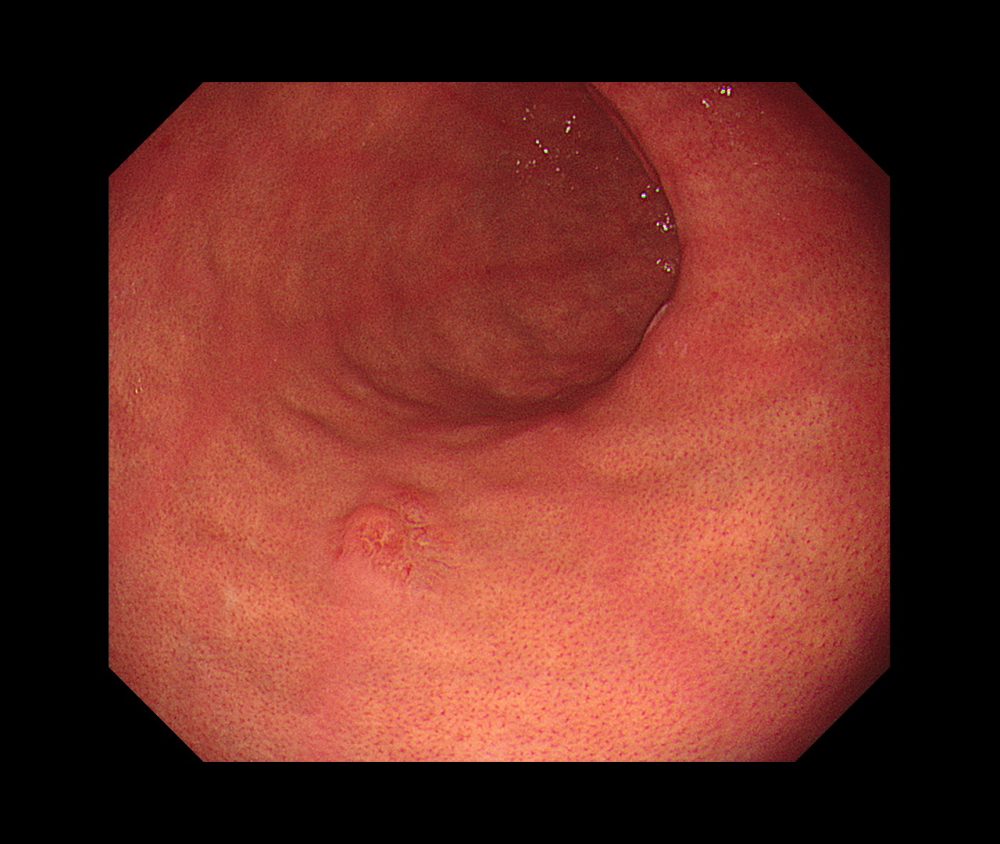
胃悪性リンパ腫(ピロリ陰性)④(胃カメラ/胃内視鏡)
胃の悪性腫瘍には胃癌、悪性リンパ腫などがありますが、そのうちリンパ組織に発生する胃マルトリンパ腫(MALT)は、悪性度の低いリンパ腫で、90%近くがピロリ菌と関連があるとされています。
感染症やそれに伴う炎症が発生要因と考えられており、ピロリ菌以外の細菌も原因となる場合があります。
自覚症状に乏しいため、内視鏡検診などで偶然発見されることのほうが多いものの、発見時に、多くの場合において胃のみに病変がとどまっていることが多く、進行が緩やかで悪性度が低いとされています。
CT、PET、骨髄検査などで全身に転移がないことが確認されれば、ピロリ菌が陽性の場合には、経口の抗生物質を服用する除菌療法が第一選択となり(1)、除菌できなかった人やピロリ菌陰性例では、放射線療法が選択され、90%以上が治療可能で、その後の経過は良好です(2、3)。
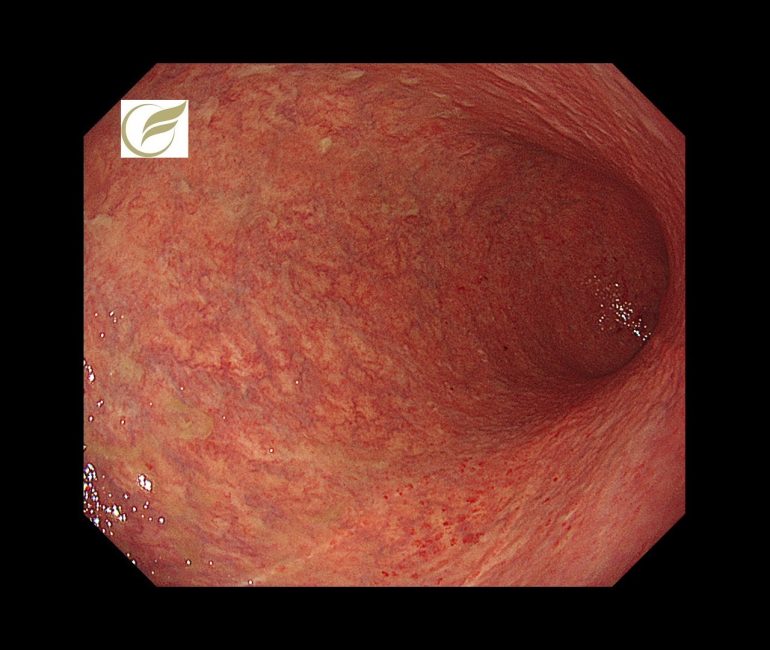
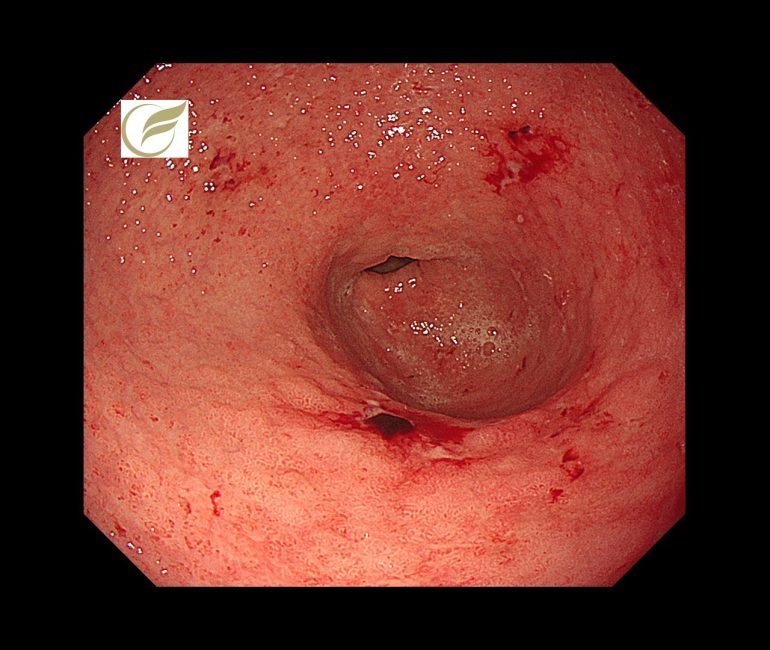
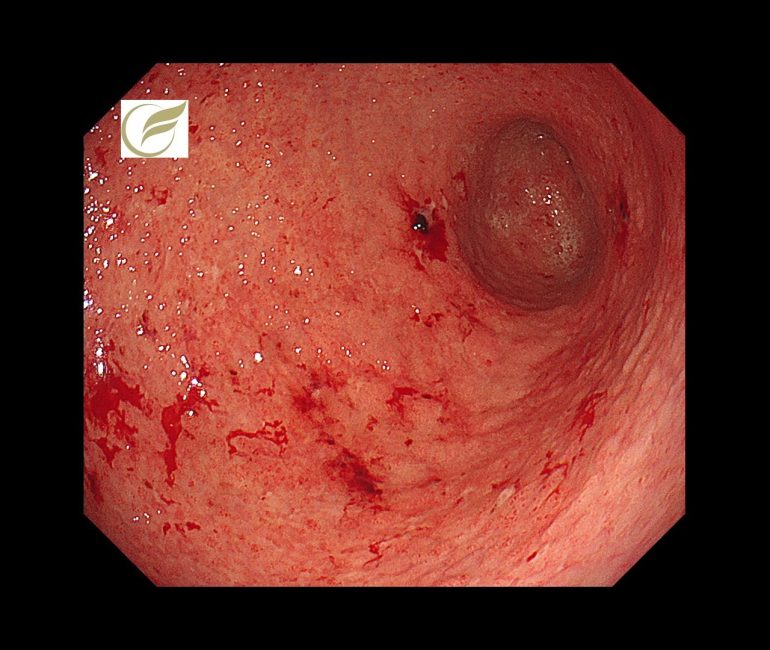
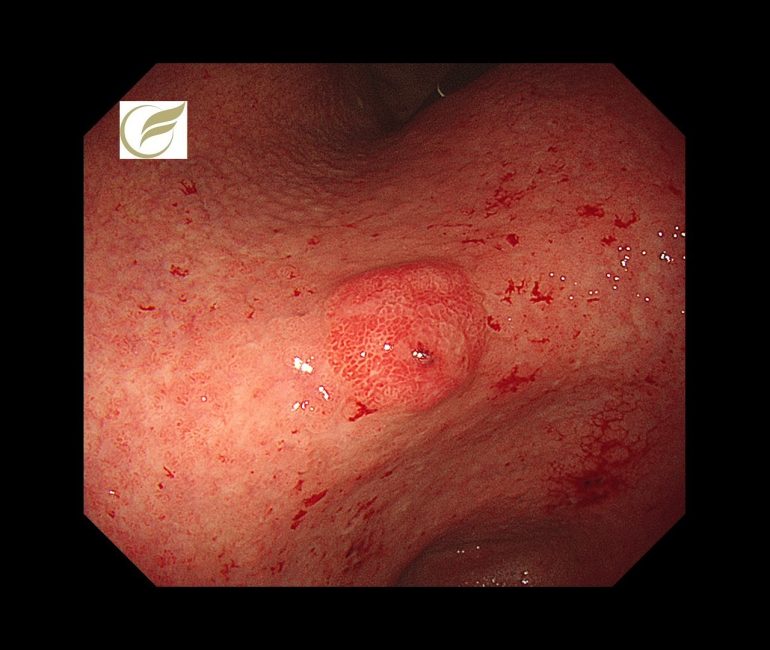
汎胃炎(ARB関連胃炎)①(胃カメラ/胃内視鏡)
胃炎の主たる原因としては、ヘリコバクター・ピロリ菌、非ステロイド性抗炎症薬、自己免疫性胃炎(AIG)などがあげられます。
胃炎の局在が胃全体に及ぶ場合を汎胃炎といいますが、当院で、既知の汎胃炎の病態にあてはまらない、オルメサルタン(降圧薬)によると考えられた胃炎を経験しました。
この症例は、がん研究会有明病院の平澤俊明先生に診断・治療をして頂き、原因薬剤の中止により、長期に続いた症状(腹痛、体重減少)の速やかな改善が得られました。
オルメサルタンに関連する消化管障害は、腸炎がよく知られていますが、汎胃炎については海外においてわずかに報告例がみられる程度で(1)、今のところ国内での報告例はありません。
内視鏡像は、既報の自己免疫性汎胃炎に類似していました(2)。
(1)Olmesartan-associated severe gastritis and enteropathy.
(2)胃と腸 45巻4号 p.521-527
文責 監修 院長 岡田和久
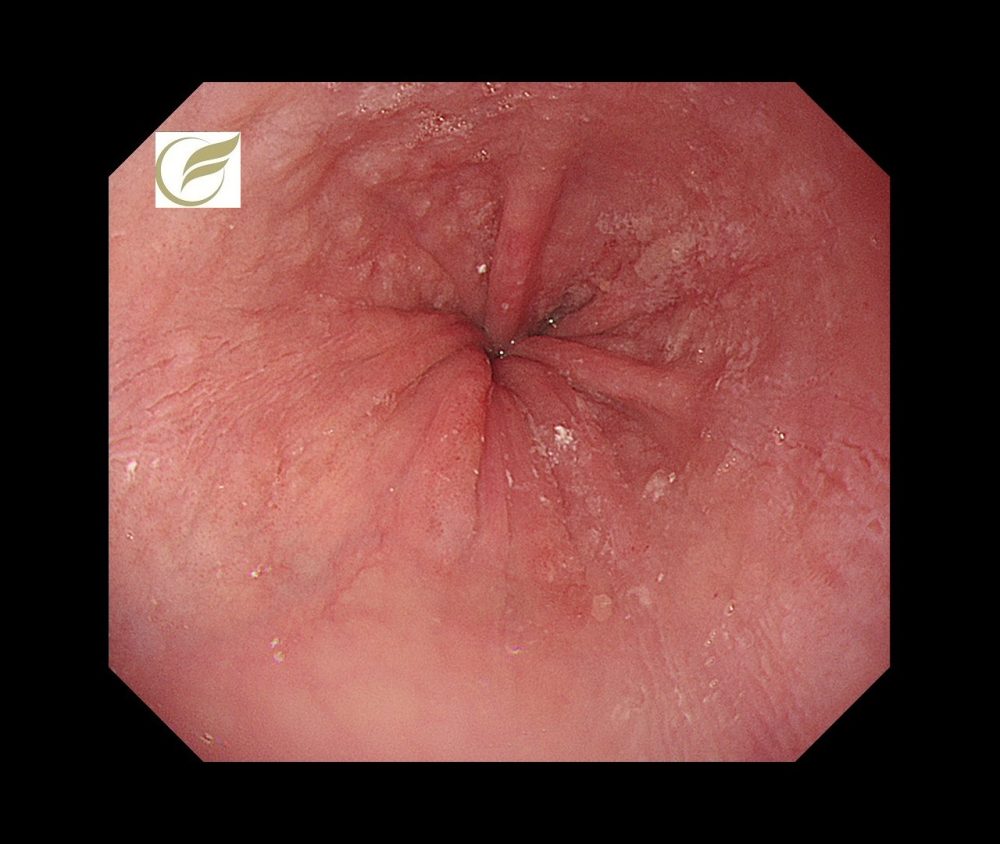
食道アカラシア②(胃内視鏡/胃カメラ)
アカラシアとは、胃と食道のつなぎ目付近にある、下部食道括約が開かなくなったり、蠕動運動が障害されることによって、食道から胃へむかう飲食物の通過障害が生じる疾患です。
症状としては、食事のつかえ感や停滞感、逆流による胸やけなどがあり、次第に体重が減少したり、逆流症状による不眠や肺炎などがおこることもあります。
経口内視鏡的筋層切開術(Per-Oral Endoscopic Myotomy:POEM)という内視鏡治療が非常に有効で、2015年に保険収載され、専門施設で行われています。
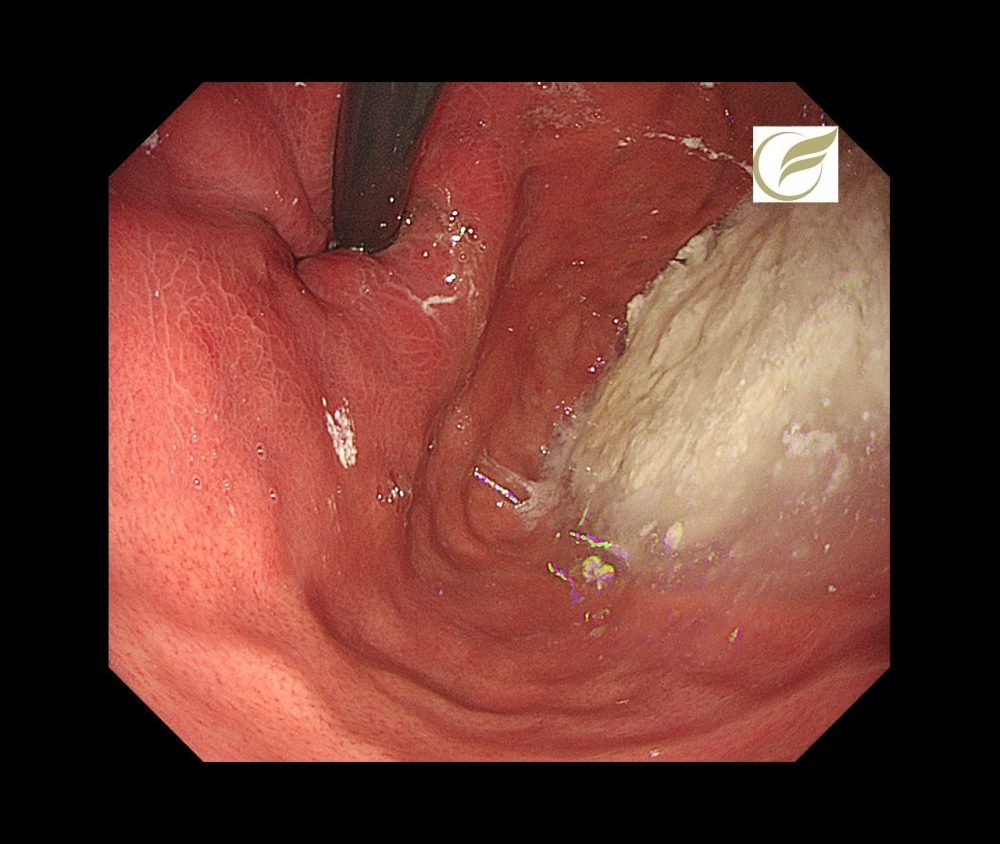
文責 監修 院長 岡田和久
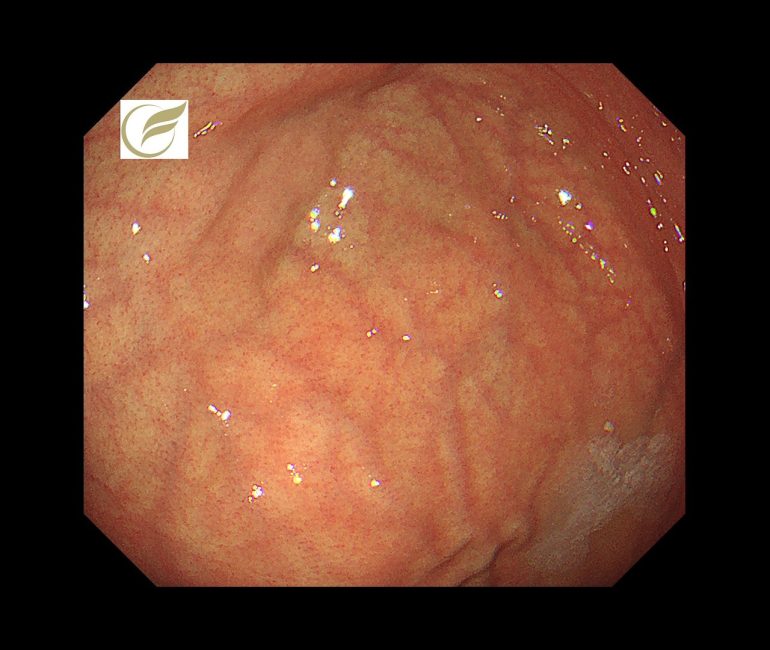
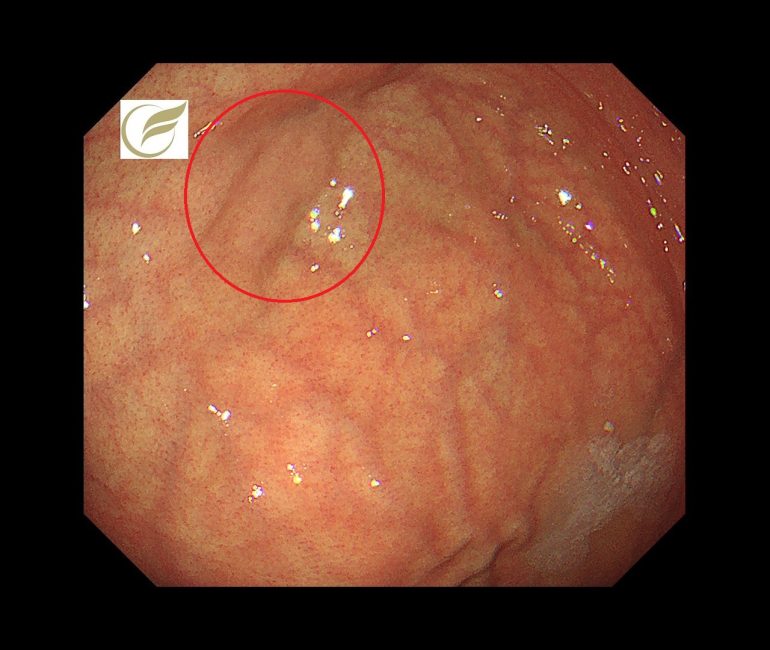
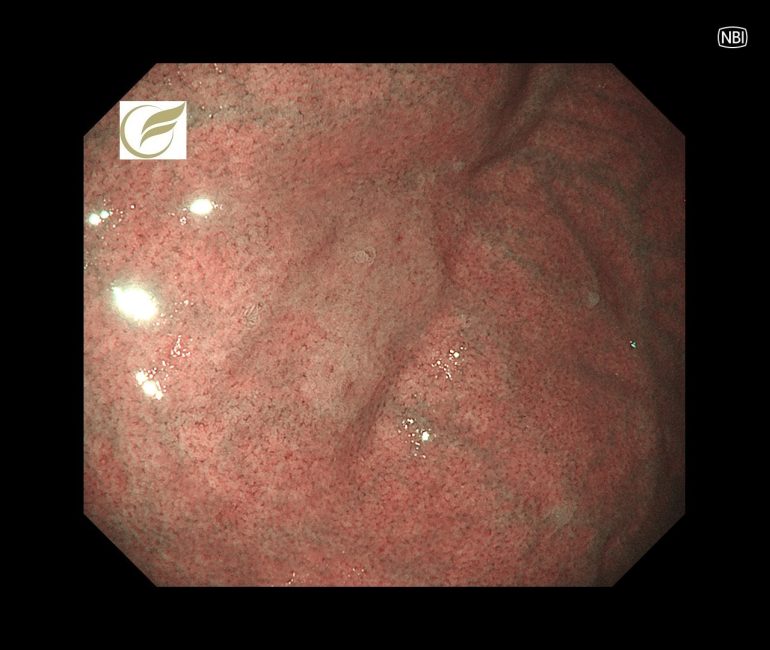
未分化型胃癌/早期胃癌⑱(胃内視鏡/胃カメラ)
ピロリ菌陰性の未分化型胃癌の教科書的な特徴は、形態的に褪色調の平坦または陥凹性病変とされていますが(1)、
春間・川口病変(良性病変)に類似した、以下のような認識しづらい珍しい形態を示すIIb病変も存在します。
この病変は内視鏡治療で治癒切除が得られました。
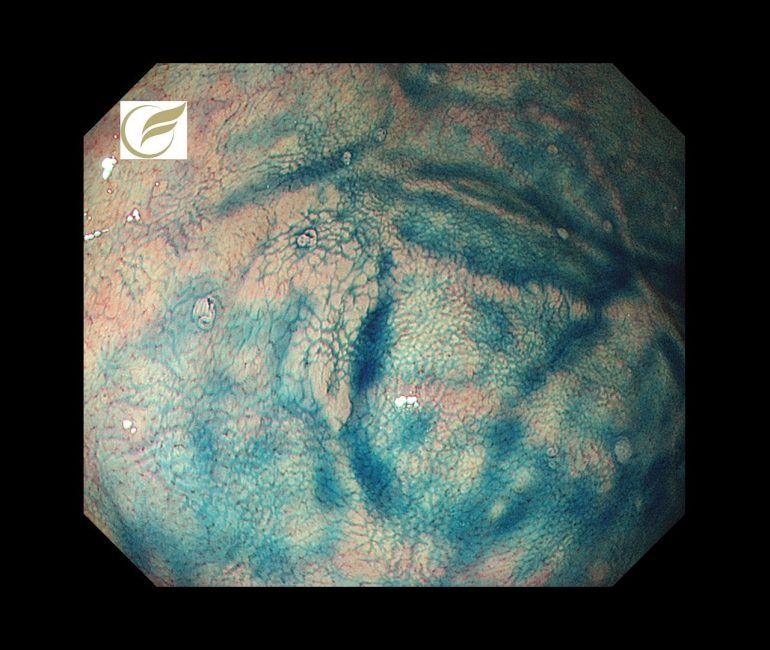
参考(1)日本消化器内視鏡学会雑誌 Vol. 58 (4), Apr. 2016
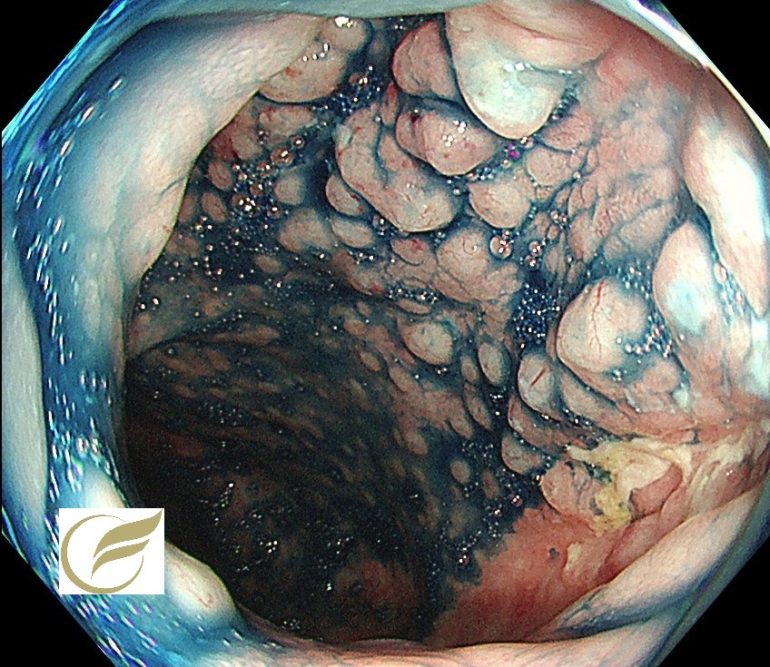
クラミジア直腸炎(大腸内視鏡/大腸カメラ)
クラミジア直腸炎(CTP) は、C. trachomatis が直腸粘膜に感染することで粘血便、腹痛などを引き起こす感染性の腸炎です。
クラミジア直腸炎の内視鏡像は、イクラ状・半球状小隆起の集簇が典型的で、隆起のサイズは比較的均一ですが、非典型例も多いとされています。
治療の基本は抗菌薬ですが、複数回もしくは長期治療を要する難治例が2割近くあり、一度治癒が確認されても再燃する例が1割くらいにあるとも報告されています。
鑑別には、リンパ濾胞過形成を伴った潰瘍性大腸炎、lymphoid follicular proctitis、リンパ腫の特殊型である multiple lymphomatous
polyposisなどがあげられますが、しばしば診断に苦慮する場合があります。
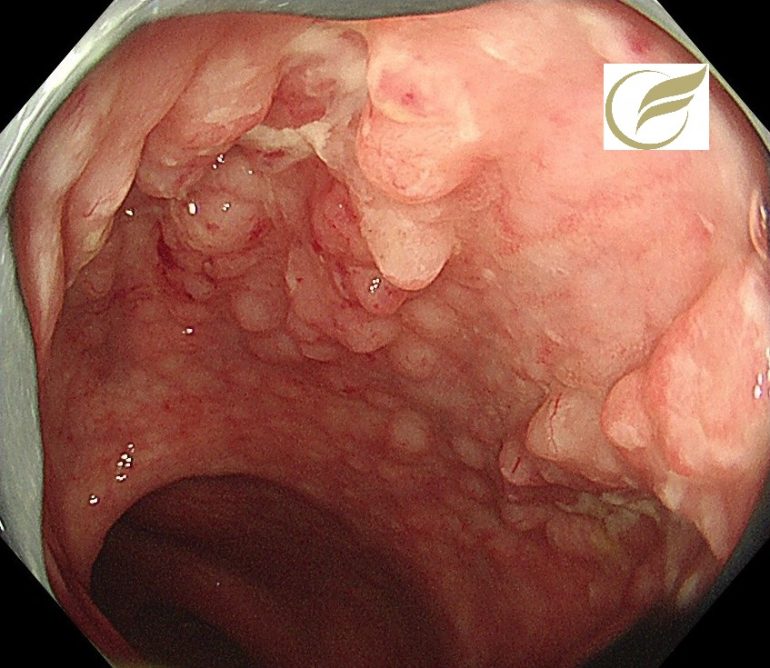
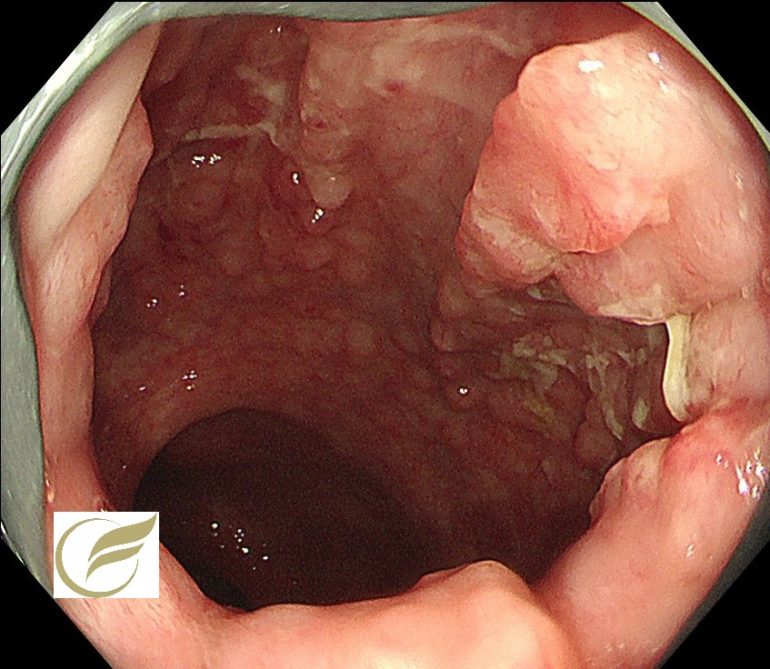
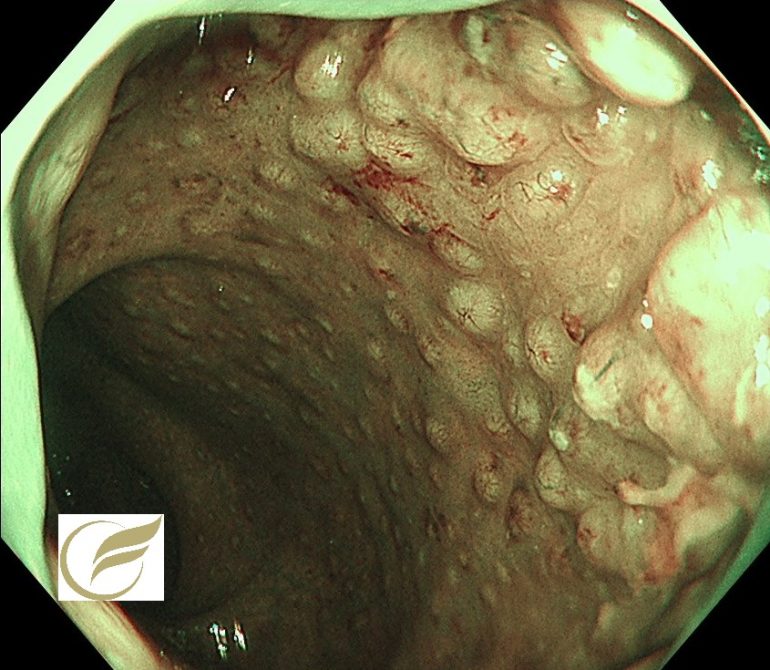
院長 岡田和久
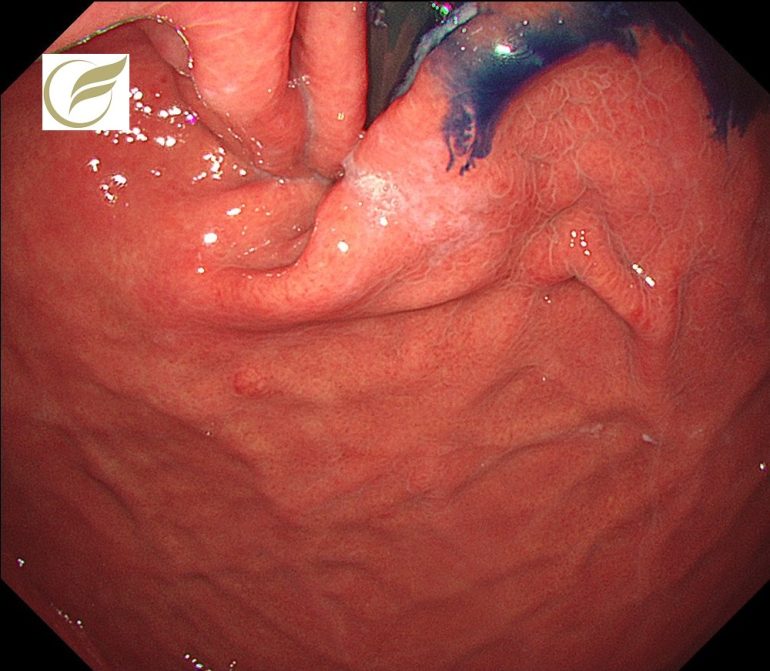
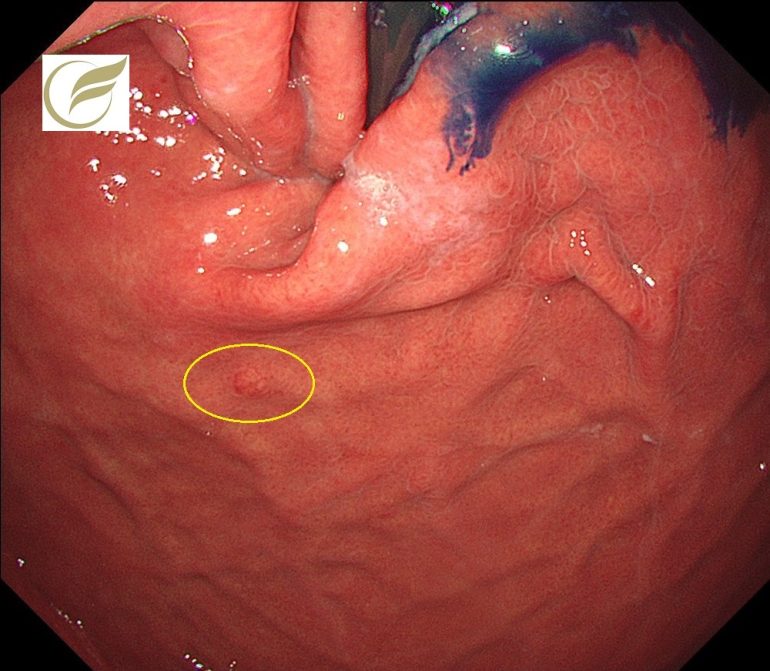
胃底腺型胃癌②/早期胃癌(胃内視鏡/胃カメラ)
胃底腺型胃癌は、従来の胃癌よりもピロリ菌の感染率が低率で、病変が小さいうちから深く浸潤をしやすいものの、浸潤に対して転移の可能性が低い低悪性度腫瘍と考えられています。まだこの腫瘍の予後に関しては不明な点が多く、研究結果が待たれるところです。
以下は、当院で経験された2mm大の胃底腺型胃癌です。
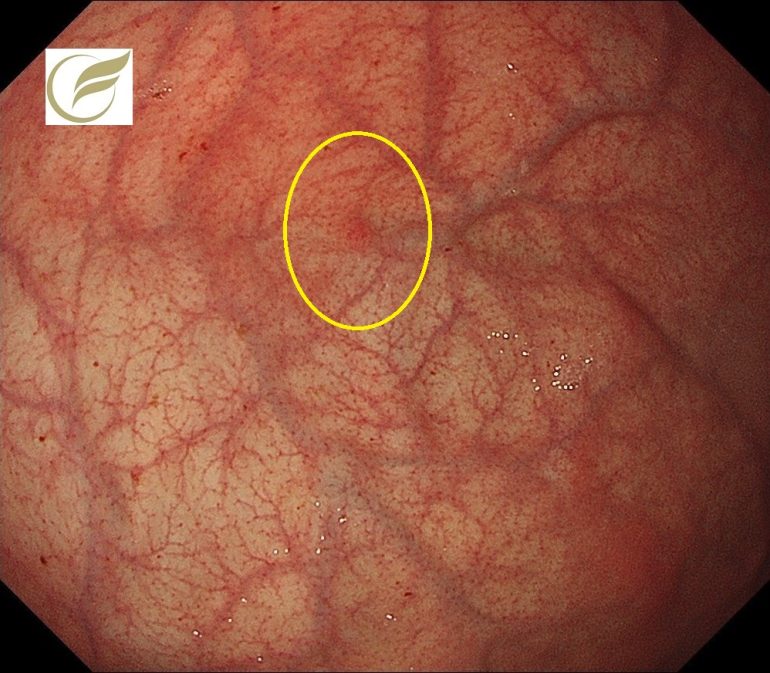
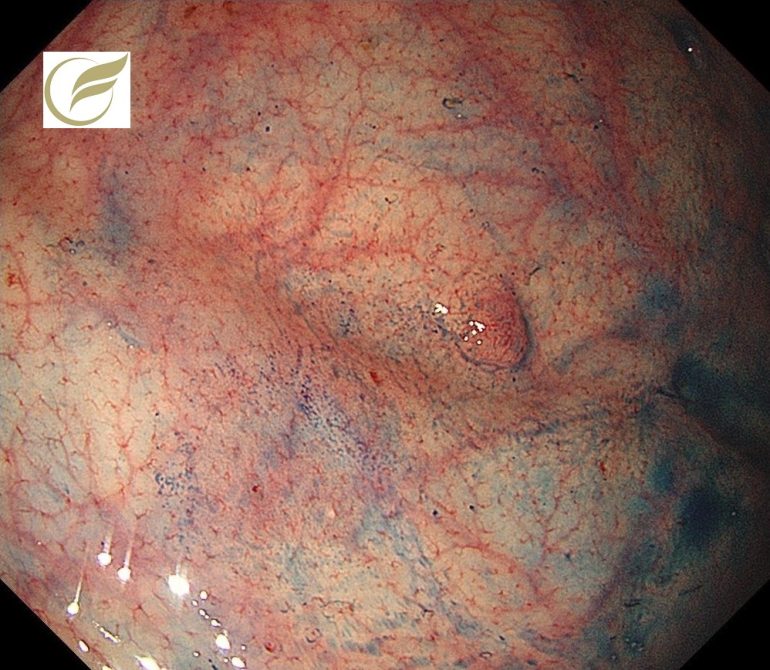
胃底腺型胃癌①(胃内視鏡/胃カメラ)/早期胃癌⑯
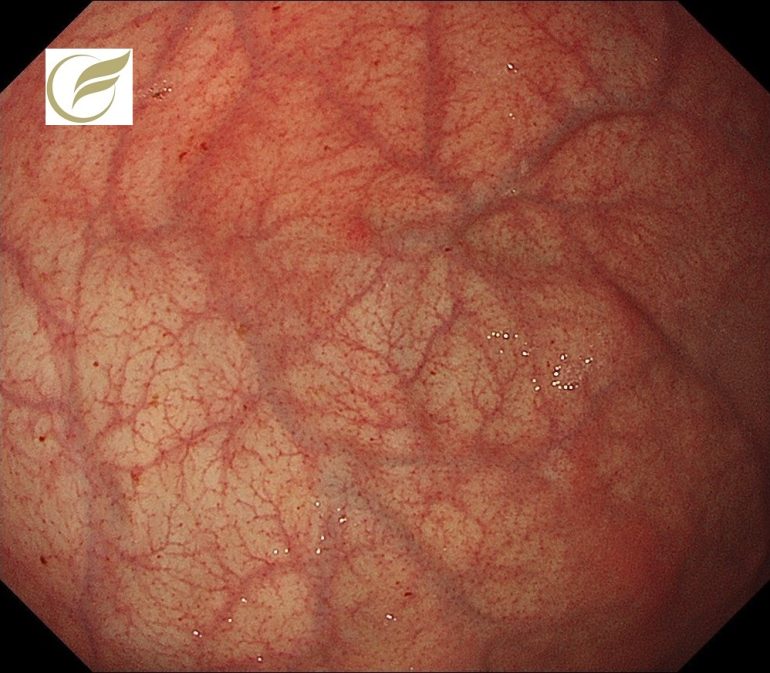
胃底腺型胃癌は胃底腺への分化を示す低異型度の分化型腺癌で(1)、WHO分類第5版ではAdenocarcinoma of fundic-gland typeという名称になっており、その中でも粘膜内に病変がとどまるものはOxyntic-type adenomaと呼称されています。胃底腺型胃癌は、H.pylori未感染に発生しやすい胃癌の1つで、今後感染率の低下に伴い相対的に頻度が増すことが予測されています。胃底腺型腺癌の典型的な内視鏡的特徴は,①褪色調・白色調,②粘膜下腫瘍様の隆起性病変,③樹枝状の拡張血管,④背景粘膜に萎縮性変化がみられないことなどがいわれています(2)。大きさに比較して高頻度に粘膜下層浸潤を伴うものの、脈管侵襲や転移のリスクが低いため、さほど悪性度は高くはないとされていて、診断的治療の目的で内視鏡治療が選択される機会が増えています。
以下は当院で発見された胃底腺型腫瘍のうち粘膜内にとどまる、いわゆるOxyntic-type adenomaに相当する1-2mm大の病変です。
参考文献
1)Am J Surg Pathol 34:609-619,2010
2)消化器内視鏡Vol34:86-87,2022
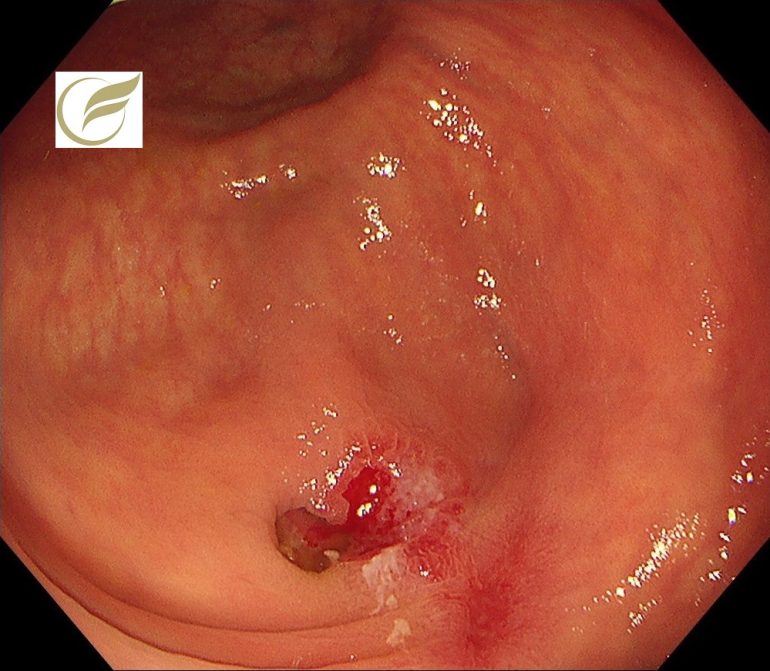
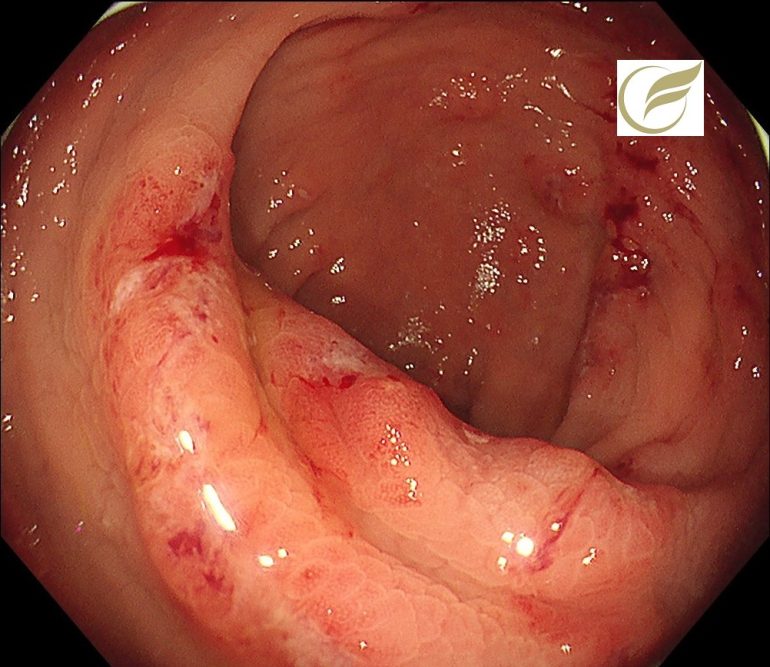
アメーバ性大腸炎②(大腸内視鏡/大腸カメラ)
アメーバ性大腸炎はEntamoeba histolytica嚢子の経口摂取で感染します。直腸と盲腸が病変の好発部位であり、直腸の病変では下痢がなくても血便を来すことが多く、一方で盲腸に限局している場合には無症状のことが多いとされています(1)。日本では便潜血検査陽性のために無症状でおこなった内視鏡検査、人間ドックでの内視鏡で発見される無症候性持続感染者の報告が増加していますが、これらは盲腸に病変がある例が多いともされています(2)。
アメーバを疑った場合においても、1回の検査で診断できないことがあり、ときに診断が確定するまで複数回の検査が必要になることがあります。また、多くの病院では内視鏡検査での治癒の確認または症状の消失をもって治癒と判定していますが、薬剤耐性、再発例の報告があり、内視鏡による治癒判定をしない場合には注意が必要です(3)。
以下は当院で経験されたアメーバ性大腸炎です。
参考文献
1)Progress of Digestive Endoscopy 2002;61:106-7.
2)Am J Trop Med Hyg 2016;94:1008-14
3)Gastroenterol Endosc 2019;61:156-62.