膠原線維性大腸炎②(大腸内視鏡/大腸カメラ)
collagenous colitis(膠原線維性腸炎)については、以下もご参照ください。
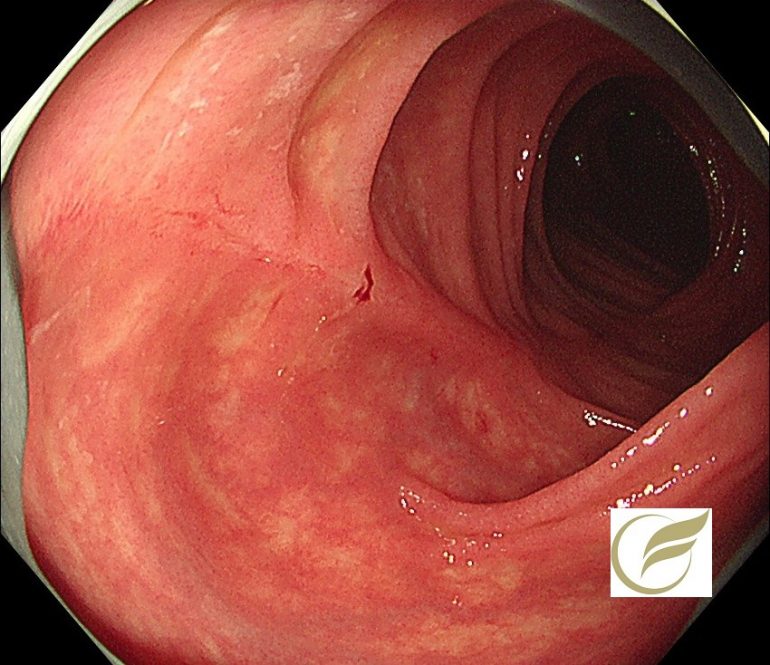
以下の例も、当院で無症状で発見された症例で、幅の狭い縦走する瘢痕を認めた例です。
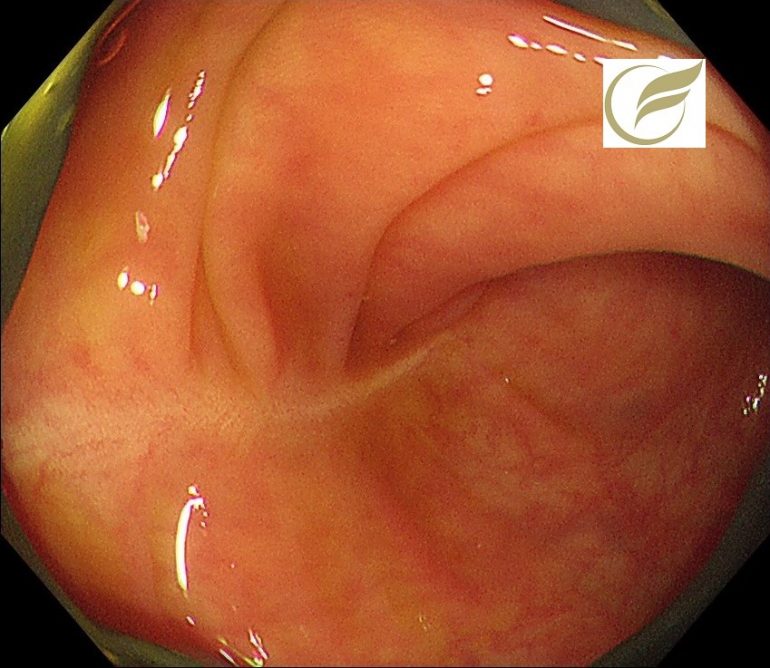
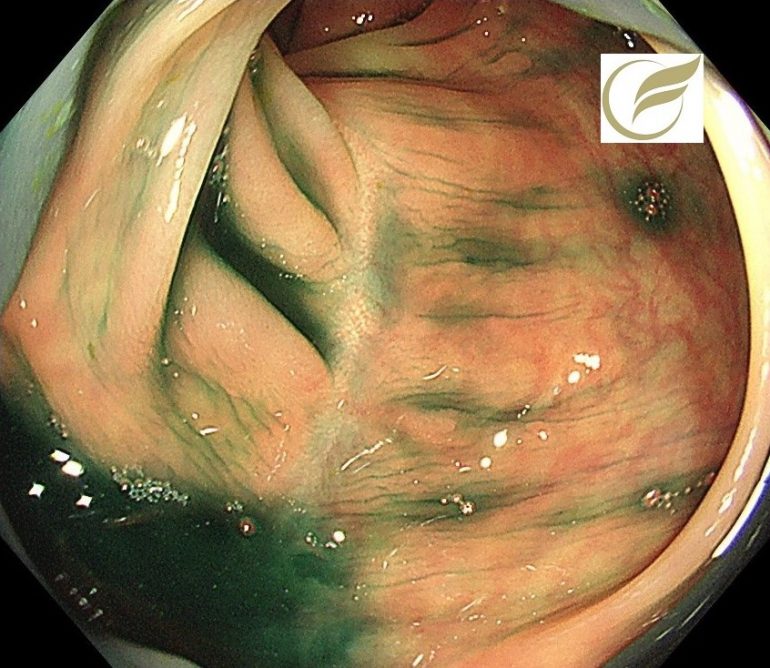
膠原線維性大腸炎①(大腸内視鏡/大腸カメラ)
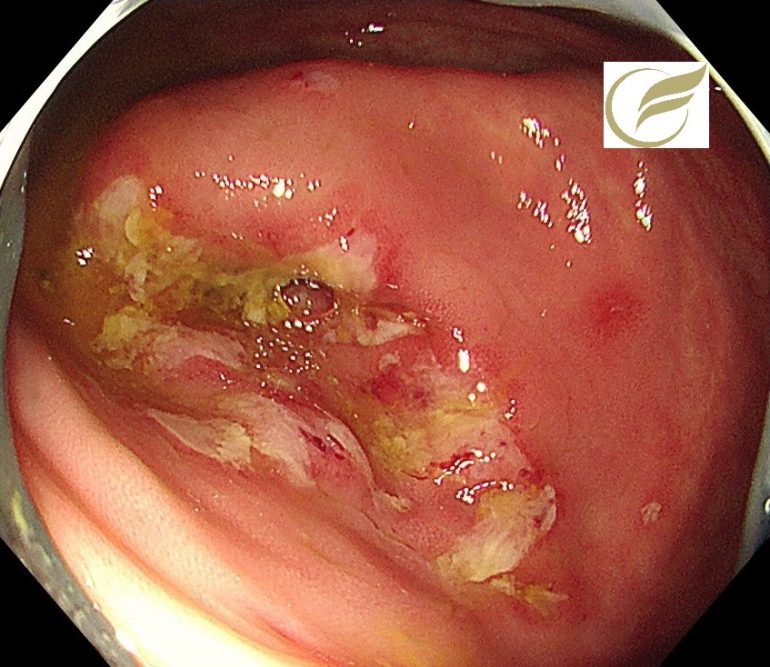
collagenous colitis(CC:膠原線維性大腸炎)は、血便を伴わない慢性水様性下痢が特徴で、大腸内視鏡所見は正常あるいは特徴的な所見を認め、生検組織において上皮基底膜直下に特徴的な厚い膠原線維束(collagen band)と炎症細胞浸潤を認める疾患をいいますが、最近では検診で発見される例が多くなり、症状を伴わない例もあります。
病因に関しては、特定の薬剤をはじめ、自己免疫、遺伝的素因、腸管感染、胆汁代謝異常、食物アレルギーなどさまざまな原因が想定されていますが、日本では薬剤に関連した症例が多く、プロトンポンプ阻害薬(PPI)、非ステロイド性消炎鎮痛薬などによるものが多いとされています。
内視鏡所見は、見ためが全く正常である例もありますが、粘膜の発赤、浮腫、毛細血管の増生(cat scratch sign)、顆粒状変化などの軽微な所見を呈することもあり、とき幅の狭い縦走潰瘍(mucosal tears)がみられることもあります。
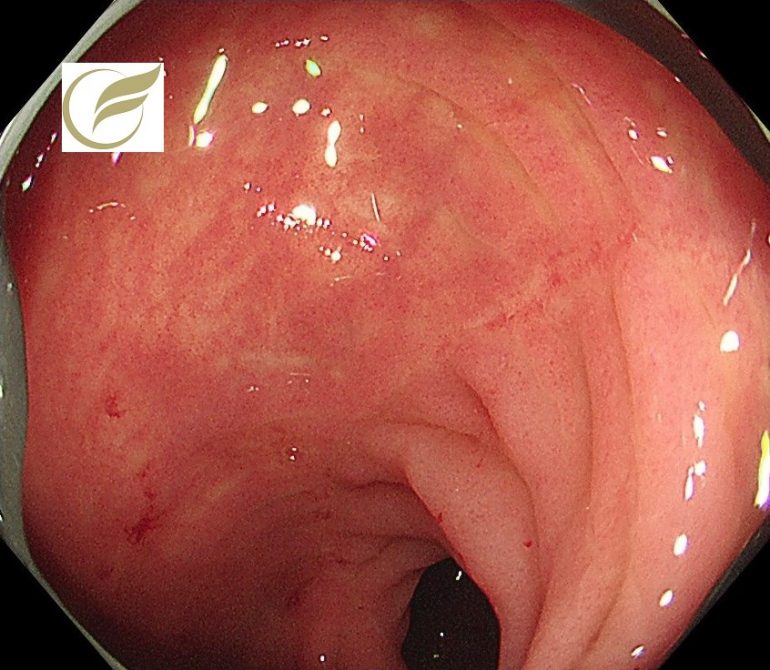
以下の例は、当院で慢性下痢のため内視鏡検査を施行し発見された、ランソプラゾールによるCCの症例です。
幅の狭い縦走潰瘍瘢痕を認め、病理所見でもCCと診断されました。
症状はランソプラゾールの中止で速やかに改善しました。
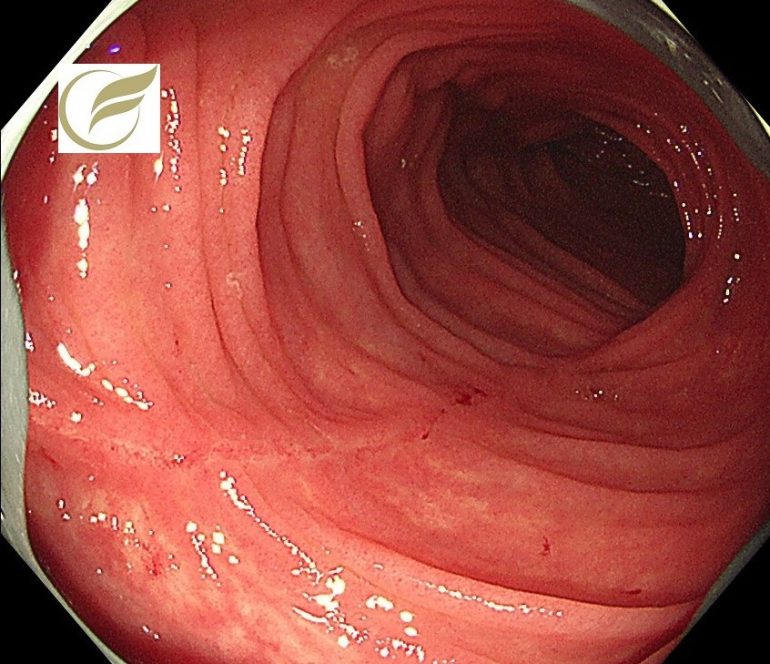
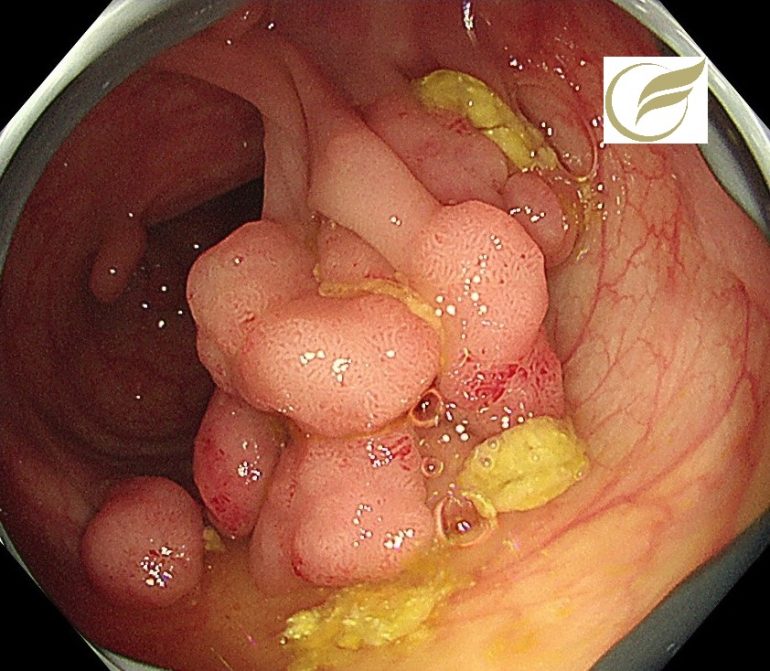
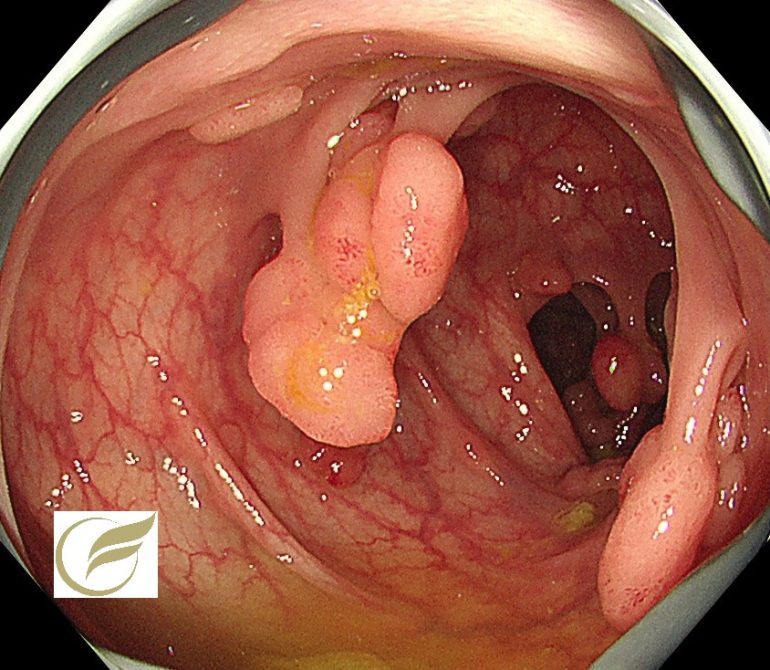
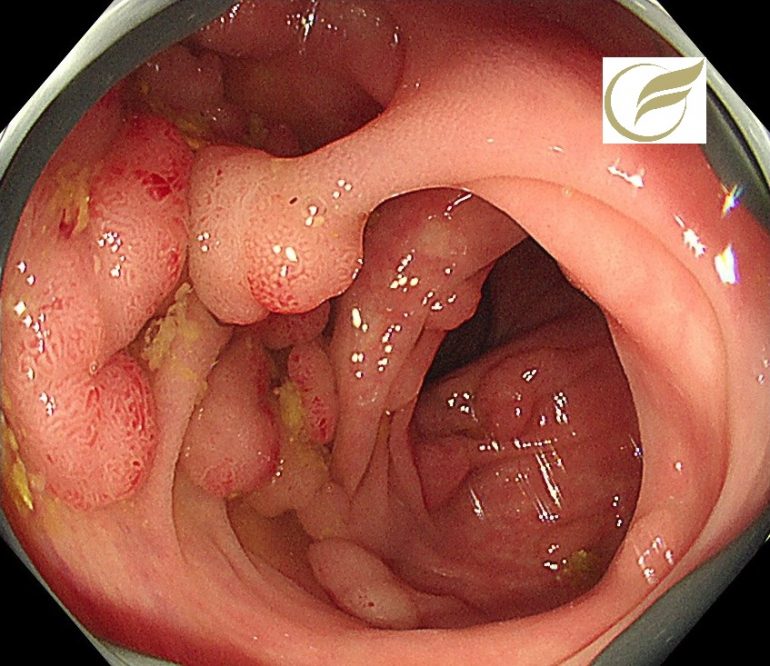
FAP④(大腸内視鏡/大腸カメラ)
FAPについては、以下のリンクもご参照ください。
FAPは常染色体優性遺伝で、発症した親から子に2分の1の確率で疾患が遺伝するため、家族歴が疑われる場合、血縁の方は内視鏡や遺伝子検査などが勧められます。ただし3割程度の方は家族歴がなく、いわゆる新生突然変異で発症されます。
本疾患では大腸がんのリスクが非常に高く、10代からポリープが発生し、40歳で50%程度の方、60歳までに90%程度の方が大腸がんを発症するとされています。そのため、予防的なポリープ切除(徹底切除)や、大腸全摘手術が必要となります。
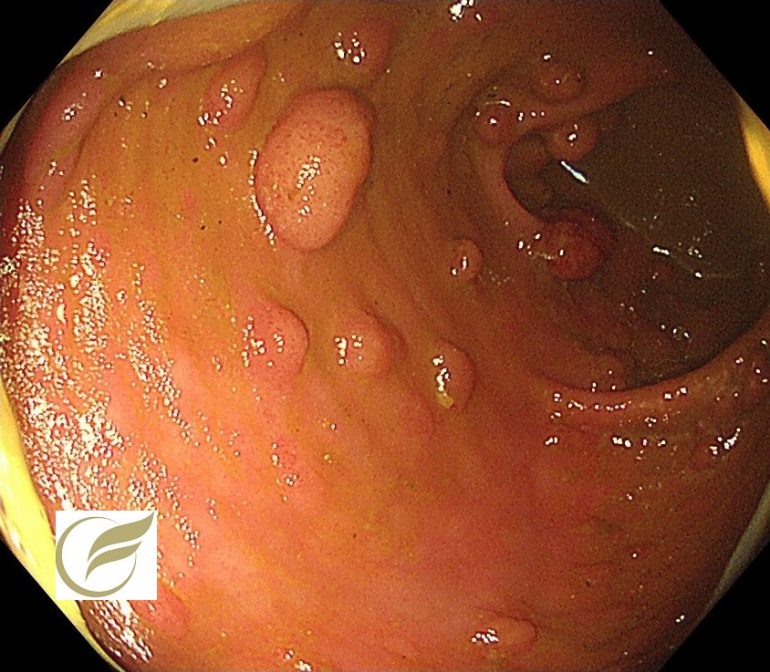
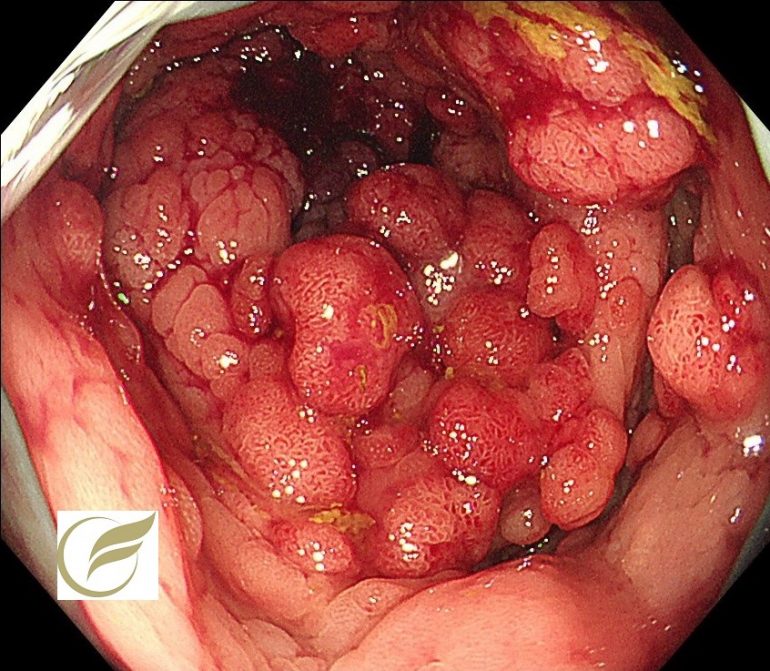
以下は当院で経験された臨床的FAPの症例です。一部に非常に密生したポリープを認めました。
虚血性腸炎②(大腸内視鏡/大腸カメラ)
虚血性腸炎については、以下のURLもご参考ください。
虚血性腸炎の好発部位は下行結腸からS状結腸が全体の約2/3を占め、典型的には左下腹部痛(下腹部痛)を訴えるケースが多いのですが、ときに横行結腸に発生する場合があり、その場合には上腹部痛となり感染性腸炎との鑑別が難しくなります。
以下の症例は、横行結腸に発生した虚血性腸炎です。
上腹部痛と、粘血便を呈していましたが、症状はその後数日で改善しました。
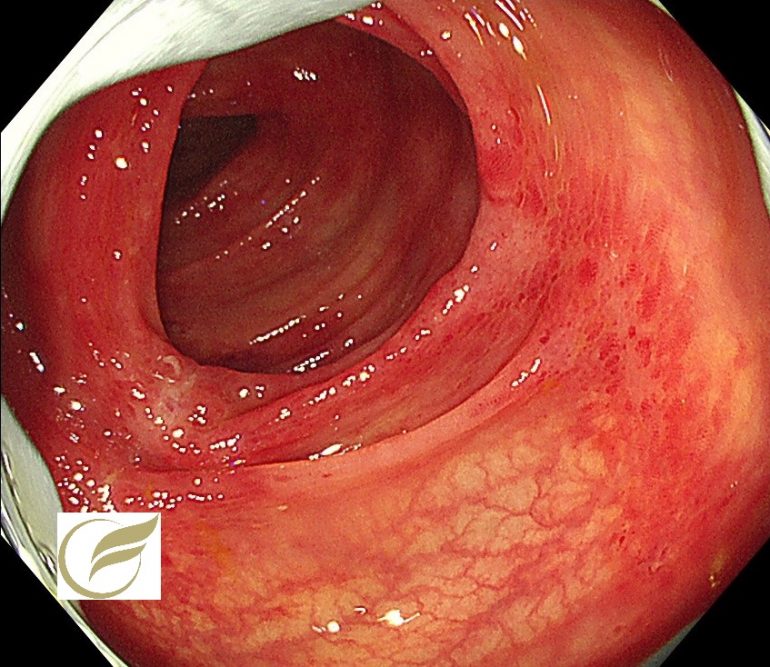
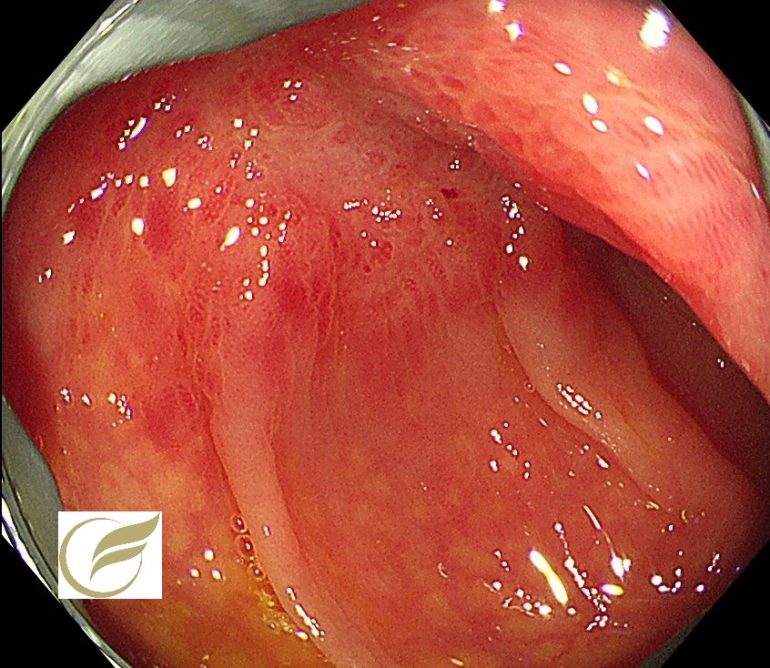
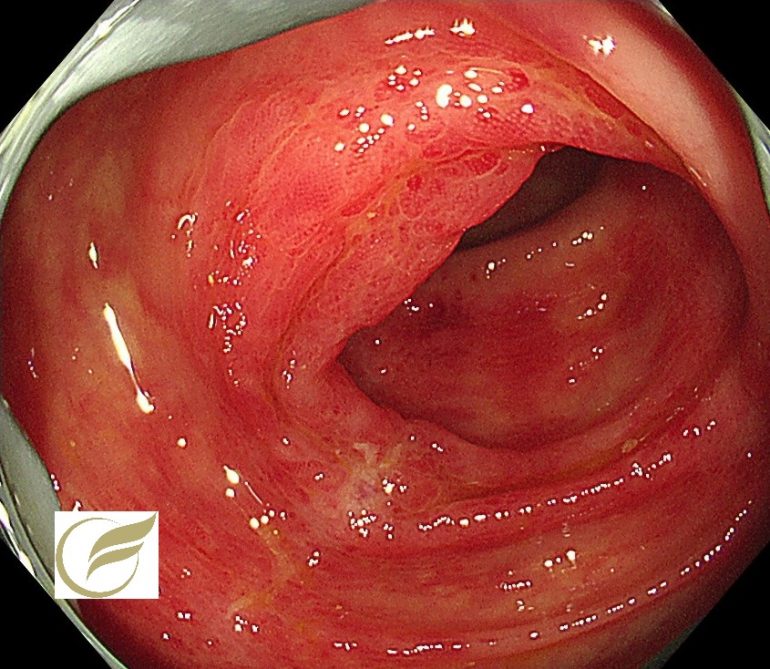
神経内分泌腫瘍(NET/NEC)④(大腸内視鏡/大腸カメラ)
直腸NEN(NET)については、以下のURLなども参考にされてください。
直腸NENでのリンパ節転移の危険因子は、①腫瘍径10mm以上、②腫瘍表面性状(陥凹,潰瘍形成)、③病理検査での脈管侵襲陽性であり、リンパ節転移のない症例の予後は良好ですが、リンパ節転移・遠隔転移を有する場合には、同等の転移を呈する大腸癌症例とほぼ同じとの報告があります。そのため、腫瘍径10mm以上の直腸カルチノイドの症例は、リンパ節郭清を伴った腸管切除が必要となります。
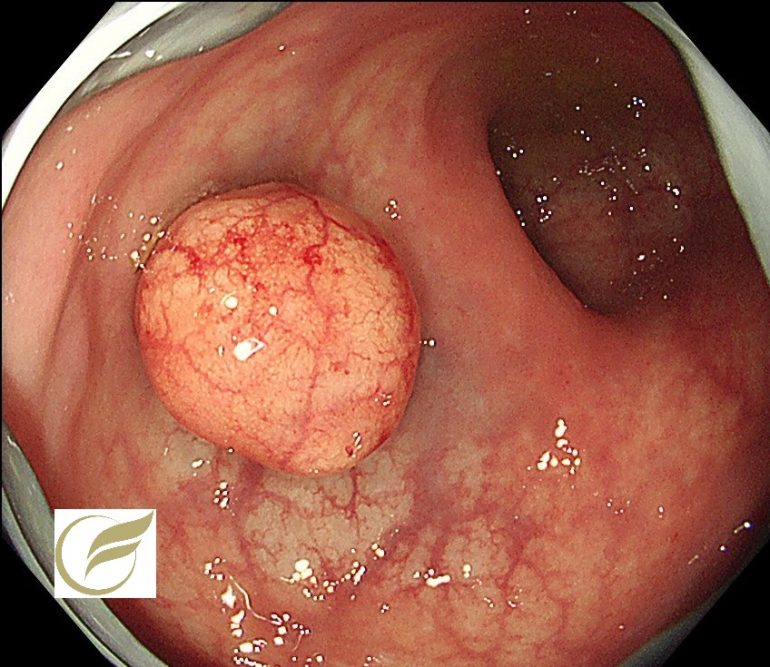
以下の症例は、当院で経験されたφ15mm大の直腸NEN(G‐1)です。
一般的に手術が考慮される症例ですが、このような例でも自覚症状はなく、偶然に発見されることがほとんどです。
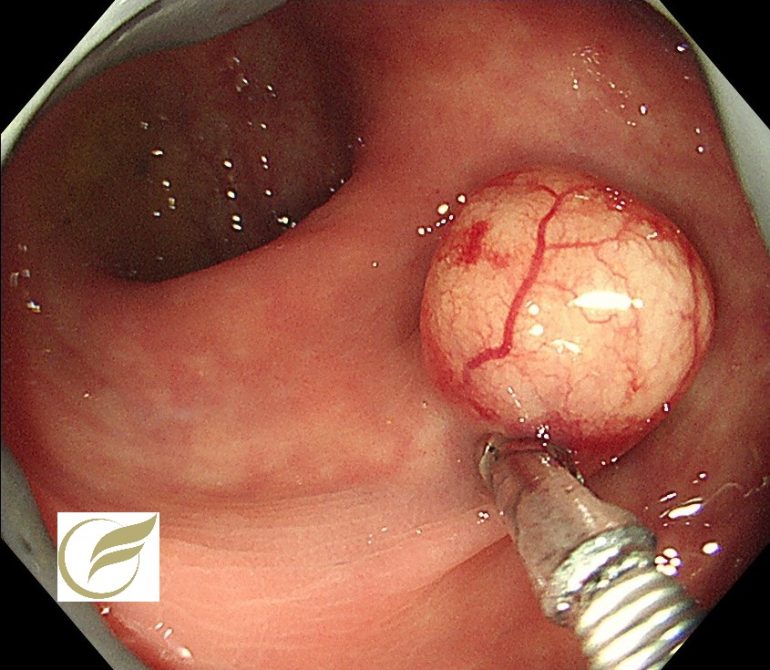
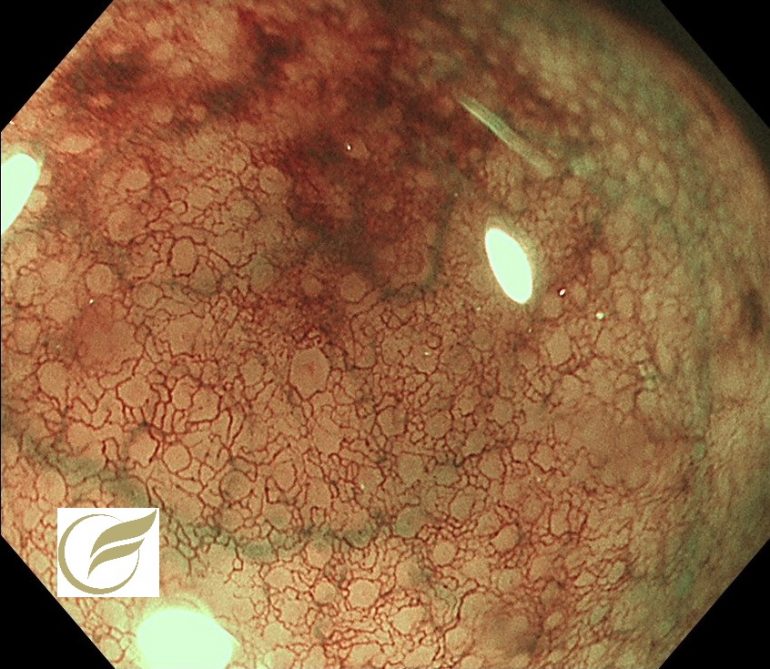
肛門周囲膿瘍②(大腸内視鏡/大腸カメラ)
肛門周囲膿瘍につきましては、以下もご参考ください。
以下の例も、無症状で発見された肛門周囲膿瘍の例です。1年前にはなかった膿瘍がたまたま発見されました。
膿瘍頂部からの排膿が視認されます。
<1年前>
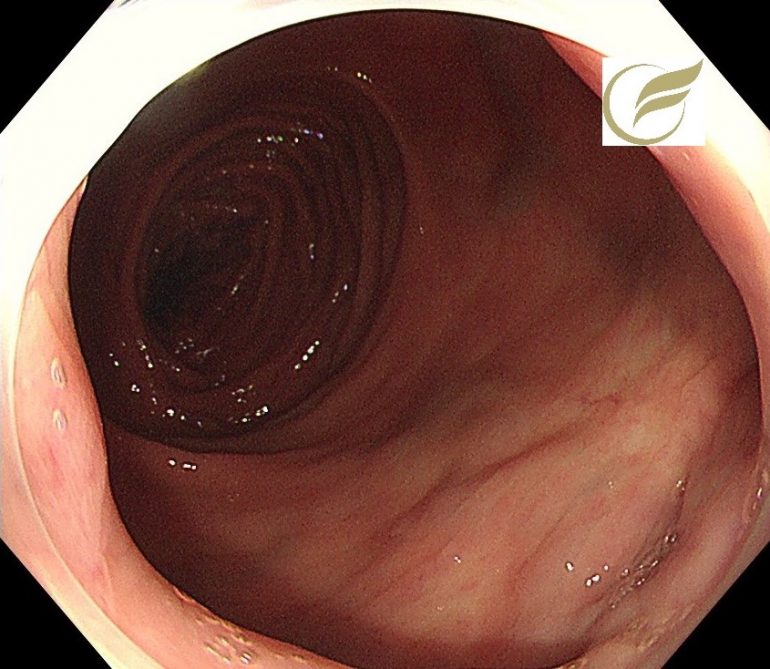
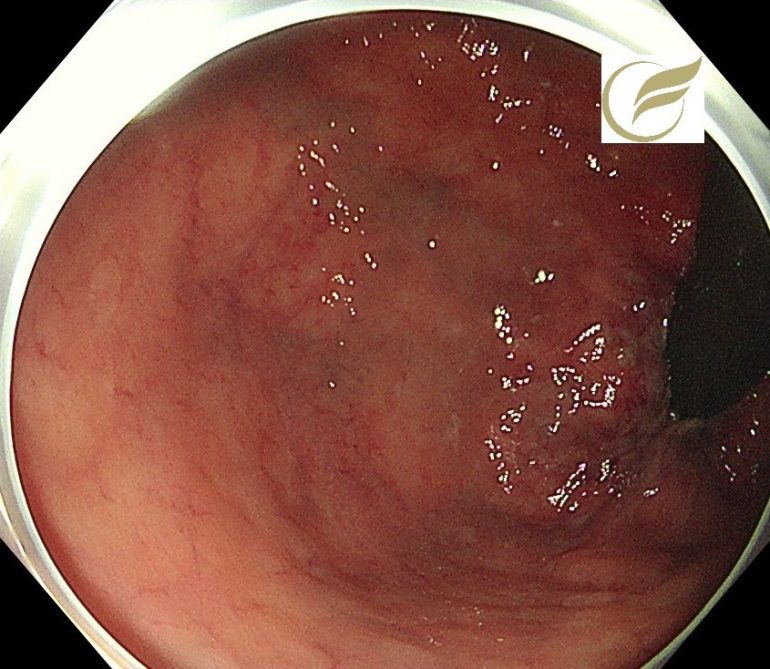
<発見時>
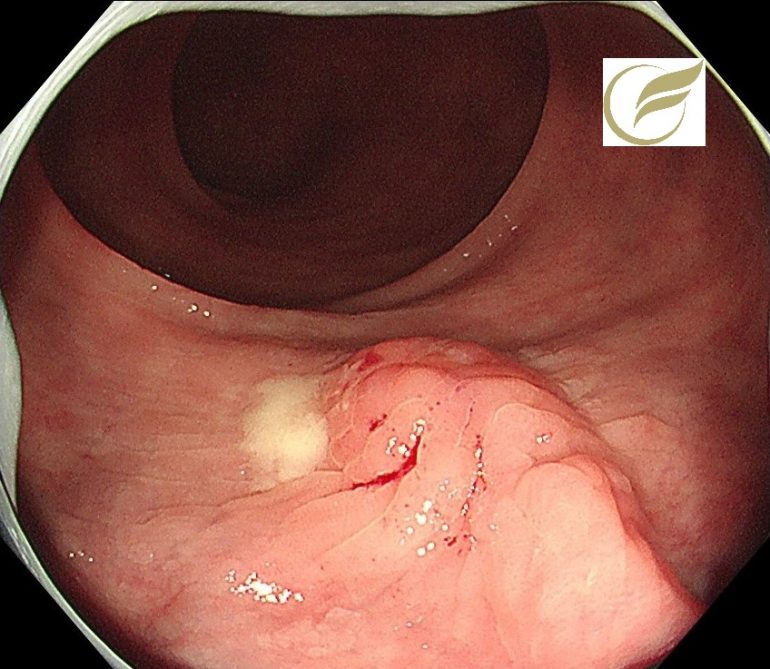
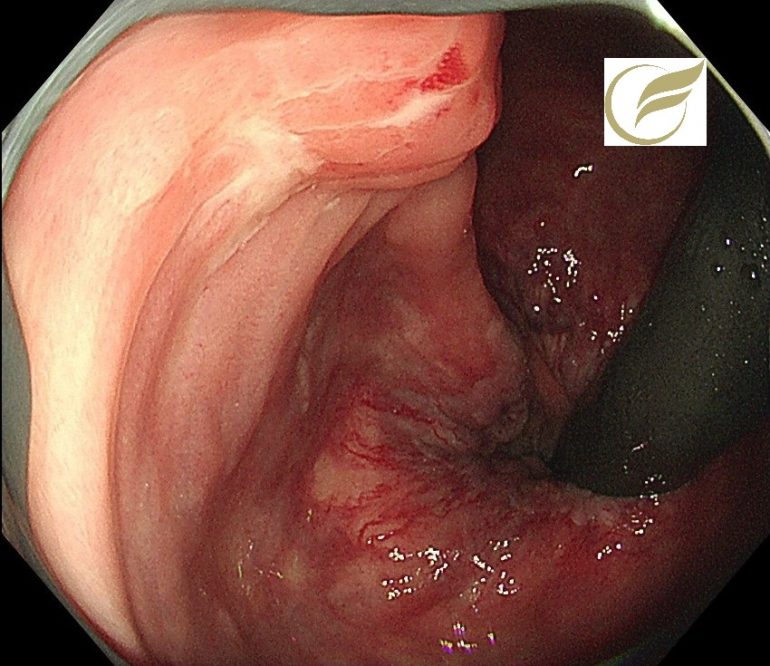
腸管子宮内膜症③(大腸内視鏡/大腸カメラ)
腸管子宮内膜症では必ずしも症状がでるとは限らず、偶然に発見される方がいます。
以下の例においても、腹部症状や子宮内膜症の既往はなく、偶然発見された例です。
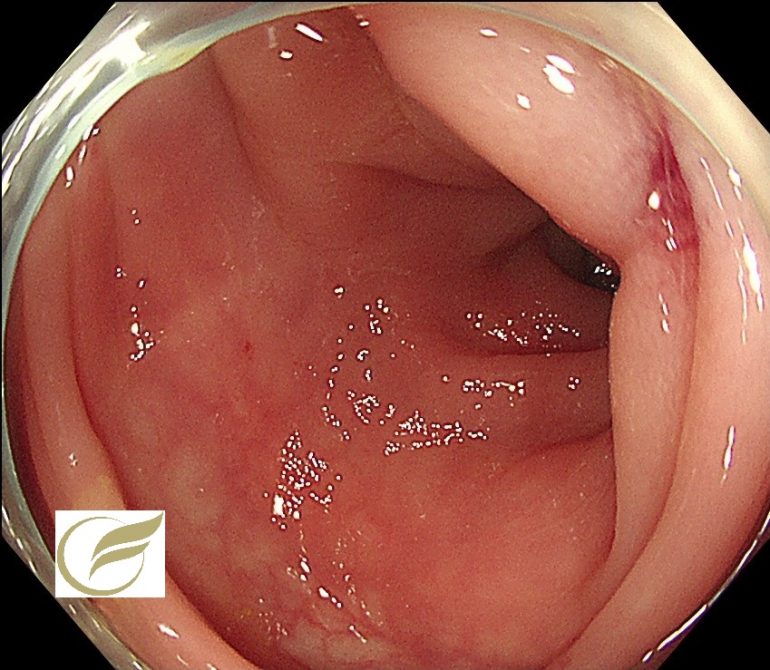
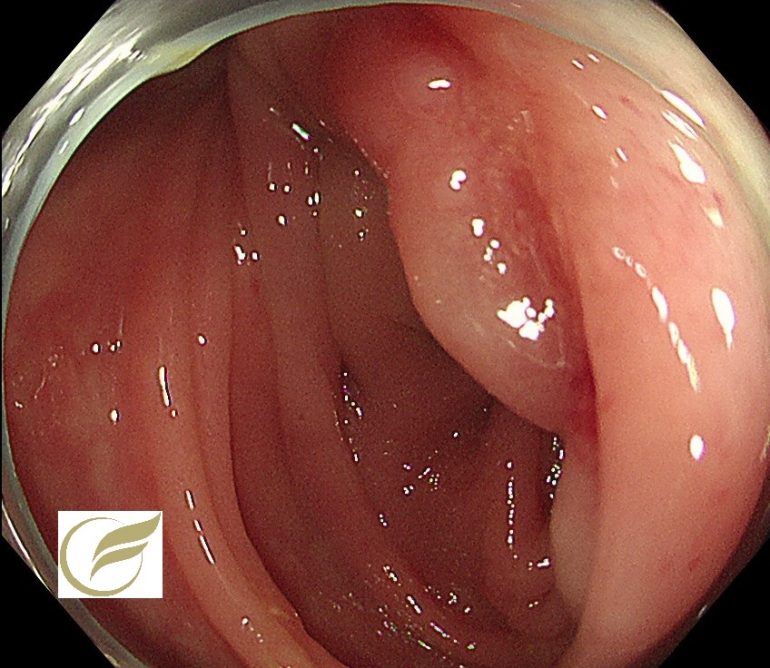
腸管子宮内膜症②(大腸内視鏡/大腸カメラ)
腸管子宮内膜症については、以下もご参照ください。
以下の症例も当院で経験された腸管子宮内膜症の一例です。
症状はありませんでしたが、粘膜下腫瘍様の隆起があり内腔がやや狭窄していました。
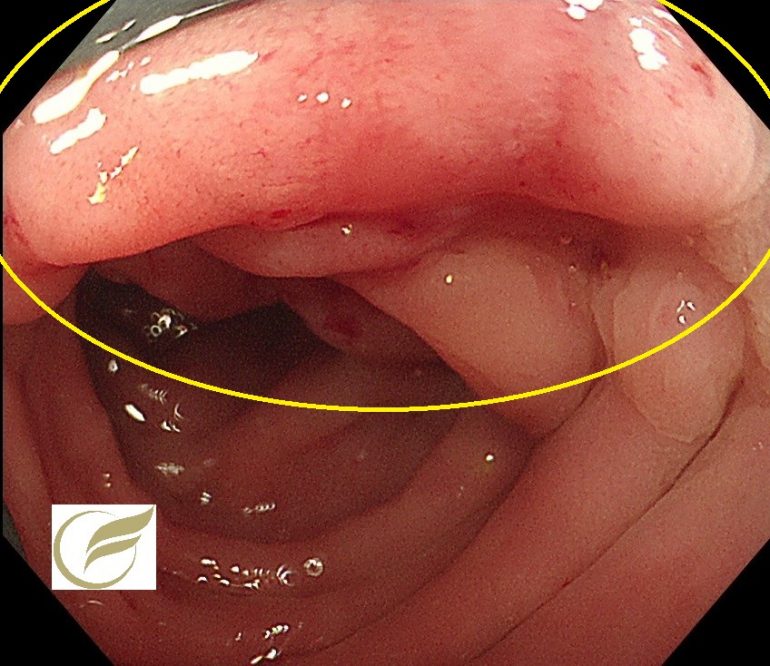
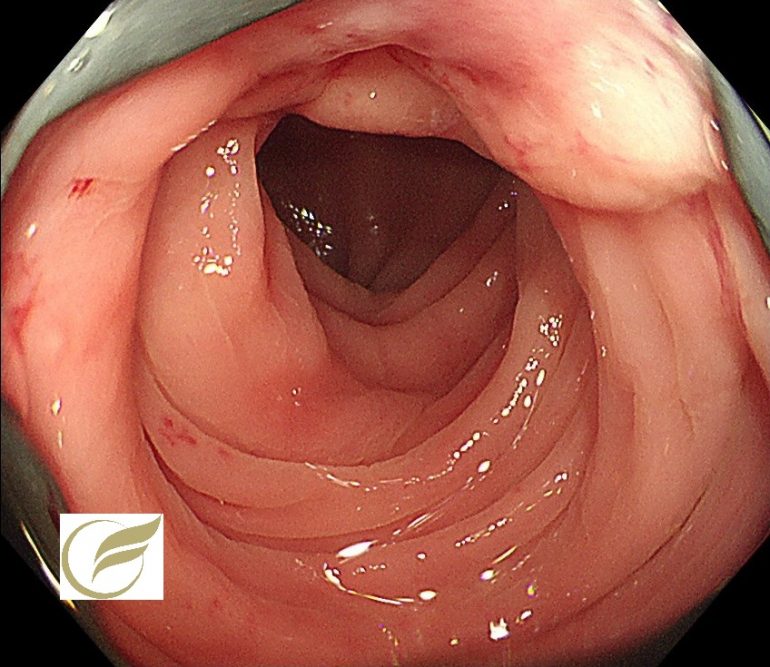
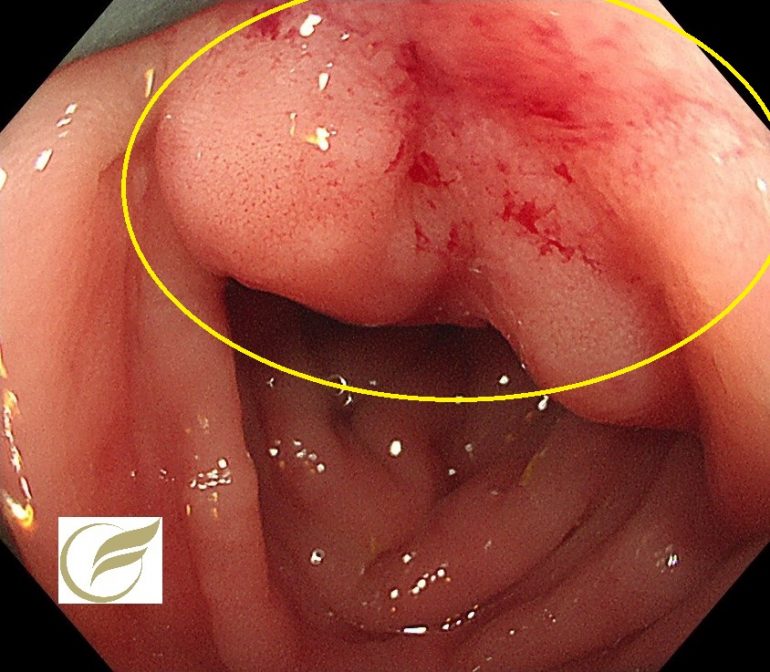
アメーバ性腸炎①(大腸内視鏡/大腸カメラ)
アメーバ性腸炎は、原虫(寄生虫)であるEntamoeba histolyticaによる感染症です。
糞口感染をしますが、性行為感染症の一つでもあります。
多くの方において、病態は慢性的に経過し、下痢、粘血便、腹痛などが繰り返しあらわれますが、免疫力の低下した方などにおいては、劇症型の病態となり致死的となることもあります。
また一部の方では肝臓に膿瘍を形成することもありますが、必ずしも双方が合併するわけではありません。
統計的に直腸と盲腸が好発部位で、周囲に紅暈を伴ったり、白苔を伴う汚く多発する(たこいぼ)びらん・潰瘍が本症に比較的特徴的な内視鏡所見です。
治療は抗菌薬であるメトロニダゾールの内服治療が基本となります。
以下は当院で経験されたアメーバ性腸炎です。病変は盲腸のみに認められ、生検でアメーバ自体が確認されました。
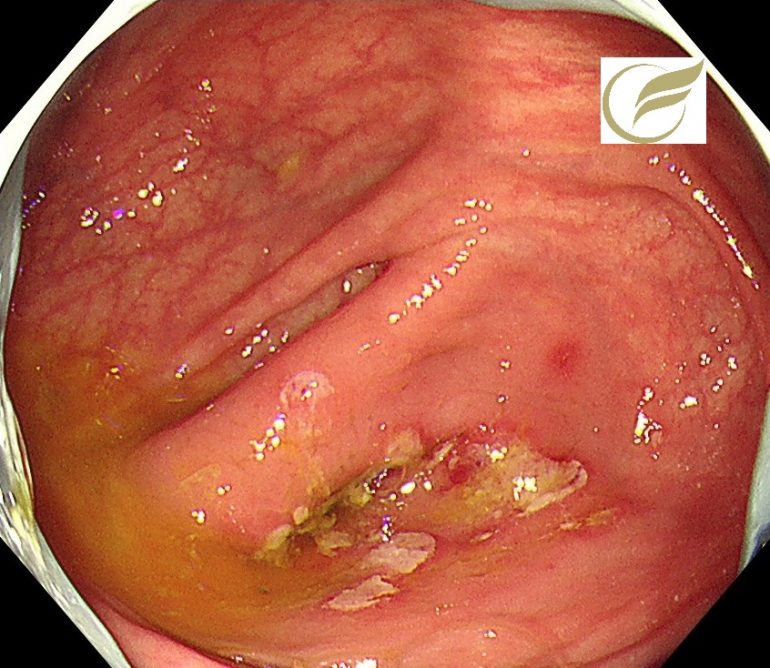
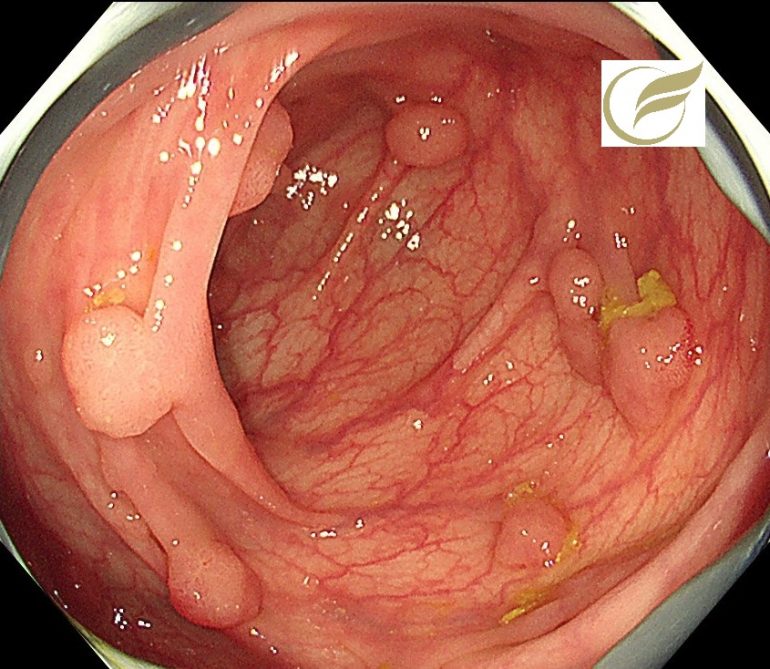
FAP①(大腸内視鏡/大腸カメラ)
家族性大腸腺腫症(familial adenomatous polyposis; FAP)は、大腸の多発性腺腫を主徴とする常染色体優性遺伝疾患です。
大腸のポリポーシスとは、大腸全体に100 個以上のポリープを認められる状態をいいますが、FAPは大腸腺腫の個数・密度により、腺腫が正常粘膜を覆うほど発生する密生型(1000個以上)、腺腫が100~1000個の非密生型、腺腫が100個未満のattenuated FAP(AFAP)に亜分類されます。
病名には「家族性」とありますが、FAP の方の約 3 割は 明確な家族歴を認めません。
腺腫の数が100 個以下の場合、AFAP と MUTYH関連ポリポーシス(MUTYH-associated polyposis;MAP)の鑑別が必要となりますが、MAPは常染色体劣勢遺伝の形式をとります。
FAPでは癌化のリスクが極めて高いため、治療は予防的な大腸全摘・回腸嚢肛門(管)吻合術が検討されますが、一部施設では内視鏡による徹底的ポリープ切除の試みがなされているところもあります。
以下は当院で経験されたFAPの一例です。大腸全体に100個以上のポリープが認められました。